La sindrome delle faccette articolari è un disturbo caratterizzato da diversi sintomi, tra cui:
- Mal di schiena di tipo meccanico (durante i movimenti o in certe posizioni),
- Dolore lungo il percorso di un nervo,
- Zoppia causata da un problema nervoso.
Come si sviluppa?
Questa sindrome nasce quando c’è un’infiammazione della membrana sinoviale.
Cioè?
In pratica, un tessuto dell’articolazione che produce un liquido lubrificante (sinovia).
L’infiammazione è caratterizzata da accumulo di liquido.
Se questo liquido preme contro un nervo, può provocare la sindrome delle faccette articolari.
Di quale nervo stiamo parlando?
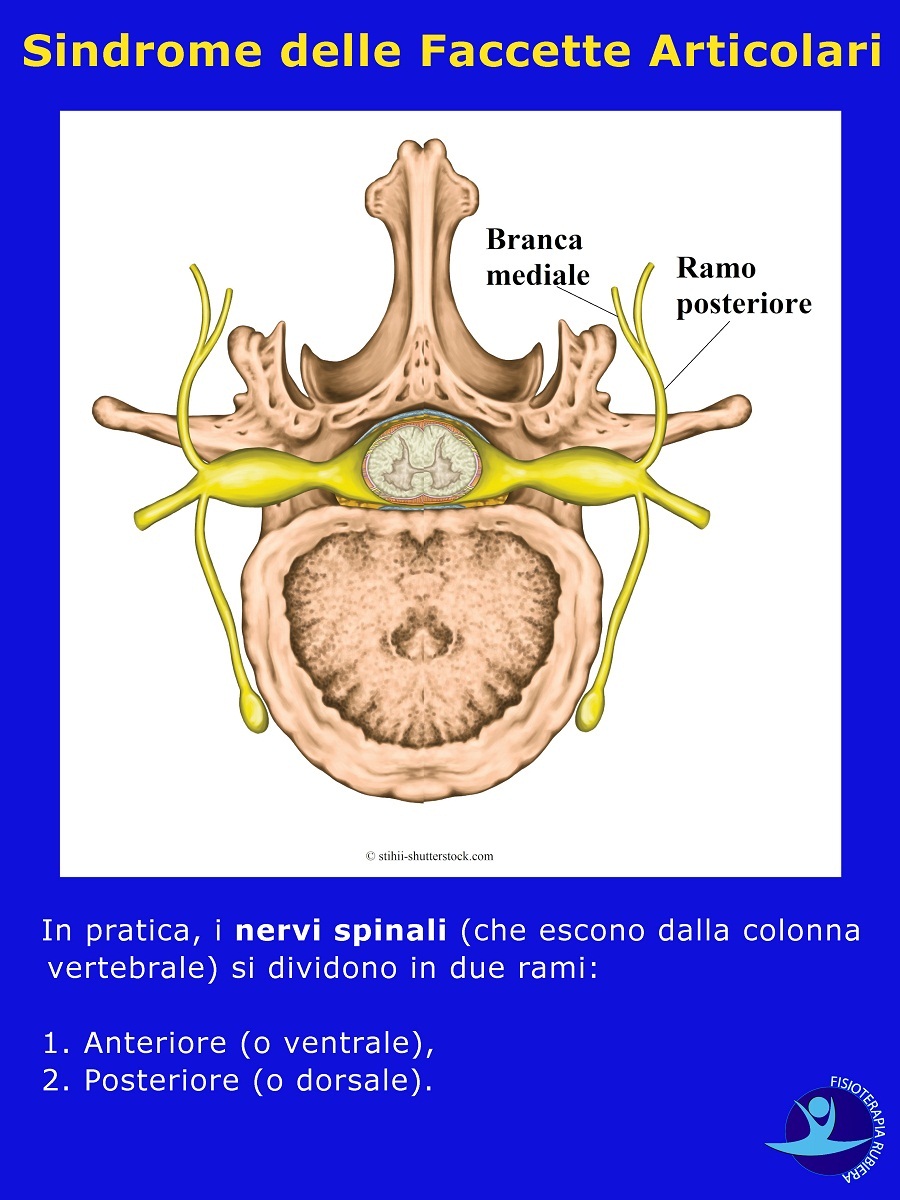
In pratica, i nervi spinali (che escono dalla colonna vertebrale) si dividono in due rami:
- Anteriore (o ventrale),
- Posteriore (o dorsale).
Il posteriore a sua volta si divide in 3 branche:
- Mediale,
- Intermedio,
- Laterale.
Il ramo mediale passa intorno all’articolazione tra le faccette articolari superiore e inferiore (detta articolazione zigoapofisaria) e continua verso la parte posteriore della vertebra (apofisi spinosa).
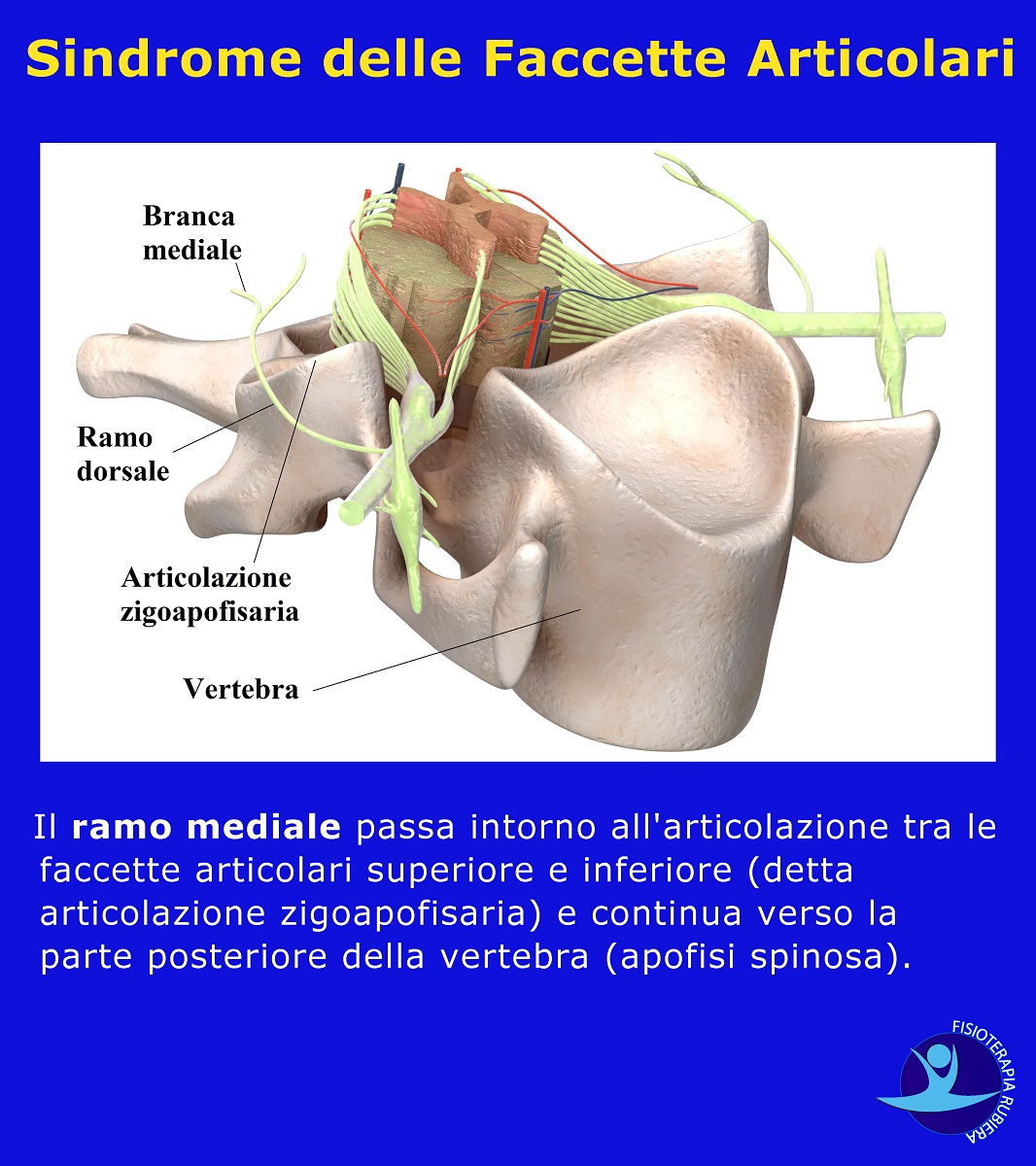
Questa ramificazione nervosa innerva:
- Il muscolo multifido,
- Il muscolo e il legamento interspinoso.
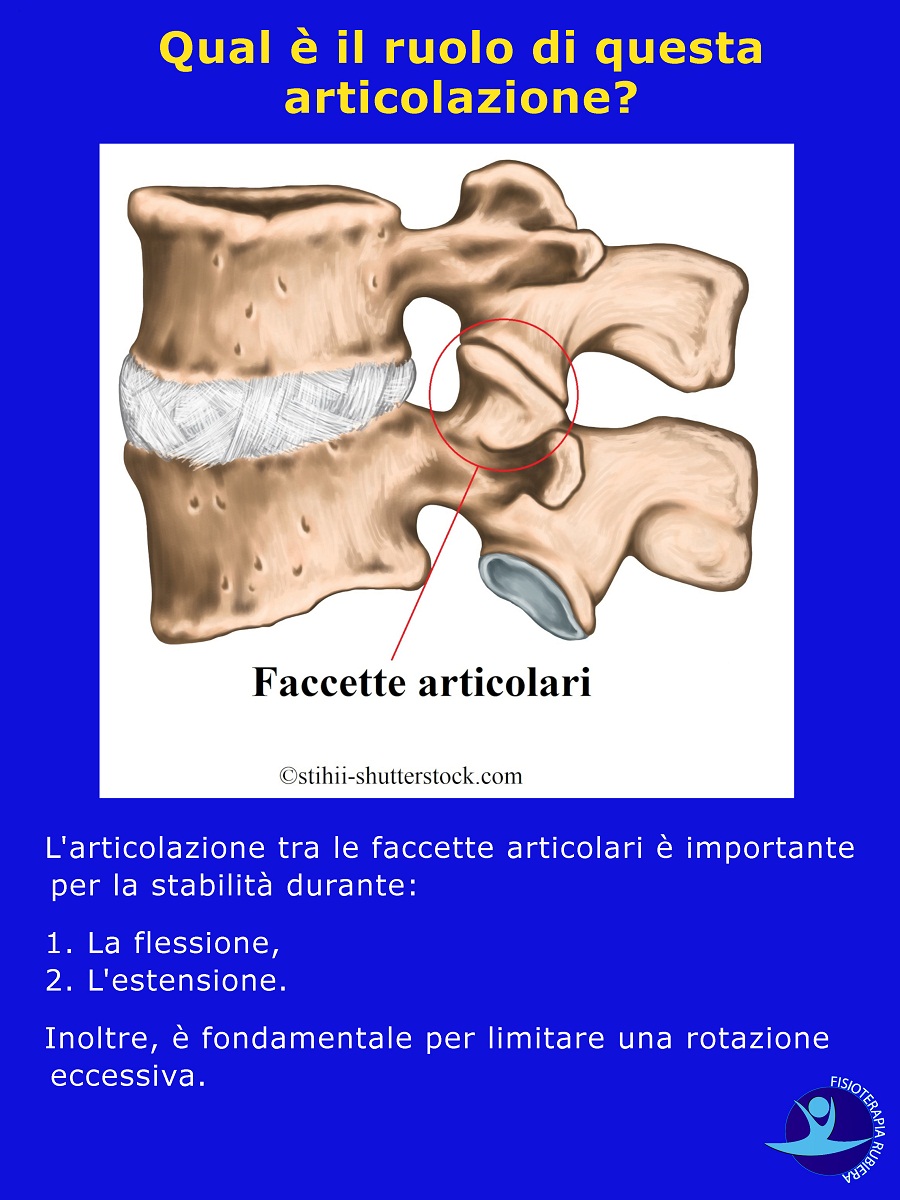
Qual è il ruolo di questa articolazione?
L’articolazione tra le faccette articolari è importante per la stabilità durante:
- La flessione,
- L’estensione.
Inoltre, è fondamentale per limitare una rotazione eccessiva.
Sostiene anche una parte del peso del corpo, in una percentuale variabile.
Se le articolazioni sono degenerate (artrosi), il peso che deve sopportare è maggiore.
Inoltre, cosa importante per capire se il dolore origina da lì, il carico del peso corporeo aumenta in estensione (inarcando la schiena all’indietro).
Tuttavia, come spesso accade, ci sono diverse opinioni tra i ricercatori.
Infatti, secondo Schwarzer et al., l’articolazione zigoapofisaria è una fonte importante di dolore, ma l’esistenza di una sindrome delle faccette articolari è dubbia.
Quanto è frequente?
Dalle faccette articolari origina il 15-45% (in base agli studi) dei casi di mal di schiena di tipo meccanico (Markwalder et al. – 1994)
Molti adesso pensarenno che il problema è l’artrosi dell’articolazione.
Cosa c’è di vero in tutto questo?
Secondo alcuni autori, la degenerazione articolare (artrosi) è la causa del problema.
Tuttavia, secondo Kalichman et al., non c’è una correlazione tra il dolore e l’alterazione dell’articolazione (Fukui et al. – 1997).
Anch’io la penso allo stesso modo, anche perché l’artrosi è un lungo processo che inizia prima dei 30 anni.
Quindi, se fosse quella la causa, praticamente tutta la popolazione anziana e una parte di quella adulta ne soffrirebbe.
Quali altre strutture delle faccette articolari possono causare dolore?
Le strutture innervate sono per esempio:
- La capsula,
- L’osso subcondrale (sotto la cartilagine).
Tuttavia, la capsula articolare provoca molto raramente il mal di schiena (Kuslich et al. – 1991).
Quali sono le cause?
1. Artrosi vertebrale – secondo alcuni autori la degenerazione della cartilagine articolare e dell’osso sottostante provocano questa sindrome. Tuttavia altri studi non mostrano alcuna correlazione tra le due cose.
2. Lesione delle faccette articolari – Un trauma alla schiena, come un incidente d’auto o una caduta possono causare una lesione della capsula articolare (manicotto fibroso che circonda l’articolazione) o della membrana sinoviale. La conseguenza è una sublussazione (distorsione) dell’articolazione, in pratica un’instabilità vertebrale. In tal caso si può sviluppare anche la spondilolistesi (Cavanaugh et al. – 1996).
3. Cisti sinoviale – un sacco pieno di liquido che si sviluppa nella colonna vertebrale è un altra possibile causa.
4. Stile di vita e alimentazione – Anche se non è una causa citata negli studi scientifici, l’infiammazione può essere causata da uno stile di vita sedentario e una pessima alimentazione.
5. Movimenti ripetitivi in estensione – questo provoca dei microtraumi ripetuti sull’articolazione perché il carico aumenta in estensione (inarcandosi all’indietro). Questo si può verificare nelle persone che fanno dei lavori con le mani sopra la testa o in alcuni sport.
6. Malattie Reumatologiche – l’artrite reumatoide e la spondilite anchilosante possono interessare anche le faccette articolari perché sono delle articolazioni sinoviali (Varlotta et al. – 2011).
Entra nel gruppo facebook: Mal di Schiena Addio
Quali sono i sintomi della sindrome delle faccette articolari?

I sintomi sono:
- Il mal di schiena in almeno un lato della colonna vertebrale,
- Dolore nell’inguine e gluteo(Manchikanti et al. – 2001),
- Dolore che può arrivare nell’area posteriore della coscia.
Il movimento è ridotto:
- In estensione (inarcando la schiena indietro),
- Piegandosi in un solo lato,
- Facendo un movimento combinato di rotazione ed estensione.
In caso di trauma con lesione della capsula articolare, l’articolazione può diventare instabile.
Di conseguenza, i muscoli circostanti diventano contratti per un meccanismo di difesa dell’organismo.
Infatti, così stabilizzano l’articolazione.
Azioni che causano un miglioramento e azioni che peggiorano i sintomi
| I sintomi peggiorano: | I sintomi migliorano: |
|
|
Test di Kemp
Questo test provoca una compressione sulla faccetta articolare.

Serve per distinguere la sindrome delle faccette articolari dalla sciatalgia (Jensen – 2004).
Come si fa?
- Posizione iniziale: In piedi,
- Il paziente deve estendere la schiena (inarcarla indietro), piegarsi verso il lato del dolore e ruotare il tronco verso lo stesso lato.
- L’esaminatore aumenta la pressione e il movimento con una mano sulla spalla del paziente.
Ci sono tre possibili risultati:
- Nessun dolore, quindi il paziente non ha la sindrome delle faccette articolari o sciatalgia,
- Il paziente sente dolore lungo la gamba fino al piede, in questo caso soffre di un problema con la radice nervosa,
- Il paziente sente dolore alla schiena che si estende al massimo fino al ginocchio. In questo caso probabilmente soffre della sindrome delle faccette articolari.
Test Springing
- Posizione iniziale: Il paziente è sdraiato a pancia in giù con le braccia lungo i fianchi.
- L’esaminatore è accanto al paziente e appoggia l’osso pisiforme della sua mano sul processo spinoso (parte più posteriore della vertebra) da valutare.
- L’altra mano è posizionata sopra la prima per aumentare la pressione. La seconda mano può avere l’indice da una parte e il medio dall’altra rispetto alla prima mano (Maitland et al., 2005). Altrimenti si possono posizionare entrambi i pollici sopra al processo spinoso,
- Esecuzione: premere con la mano/dita e valutare se questo provoca dolore e se il movimento della vertebra è libero o bloccato.
Secondo Fritz et al. (2005), usare questo test per la provocazione del dolore ha:
- Una sensibilità del 76,2%, vuol dire che gli altri casi (cioè il 23,8%) sono falsi negativi.
- Una specificità solo del 17,9%., vuol dire che gli altri casi sono falsi positivi.
Fisioterapia per la sindrome delle faccette articolari
I primi due giorni bisogna aspettare che si sfoghi l’infiammazione acuta.
Intanto dovresti concentrati su:
- Riposo relativo,
- Posture corrette.
Non bisogna mettersi in ansia per il mal di schiena, ma solo cercare di capire perché è iniziato.
Inoltre, evitare assolutamente di mettersi a riposo a letto, questo può solo peggiorare la situazione.
Riposo relativo: il riposo a letto oltre i 2 giorni è sbagliato.
Meglio evitare le attività che causano dolore.
Postura
La postura è fondamentale.
La postura corretta deve mantenere le curve fisiologiche (normali) della colonna vertebrale:
- Lordosi cervicale,
- Cifosi dorsale (per farmi capire meglio, un inizio di gobba),
- Lordosi lombare.
Queste curve dovrebbero essere mantenute in posizione:
- Seduta,
- Sdraiata,
- In piedi.
Per questo ti indirizzo verso un articolo che ho fatto sulla postura corretta.
Che movimenti o posizioni evitare in caso di sindrome delle faccette articolari?
Bisogna evitare i movimenti che provocano dolore: Estensione + rotazione verso il lato dolente.
Inoltre, si consiglia di evitare di piegare frequentemente la schiena durante le attività quotidiane.
Quindi devo stare dritto come un palo?
No, ma è meglio:
- Tenere la schiena dritta se devi piegarti in avanti a sollevare un peso,
- Usare dei cuscini per migliorare la posizione seduti e sdraiati.
Che esercizi posso fare?
Dato che una delle cause di sindrome delle faccette articolari è l’instabilità, bisogna rinforzare gli stabilizzatori:
- Trasverso dell’addome,
- Muscoli obliqui addominali.
Evitare invece il rinforzo del retto addominale che può invece peggiorare la situazione.
Esercizio Vacuum:
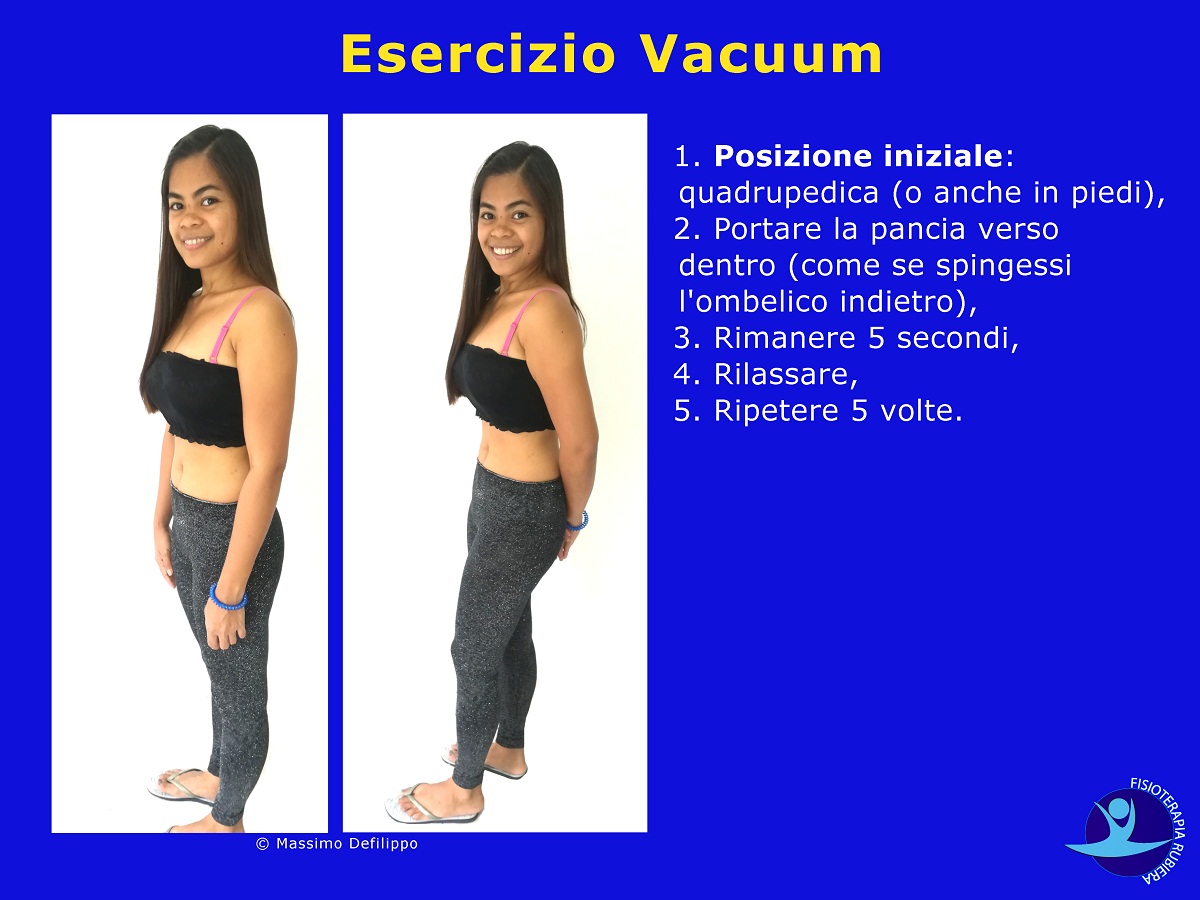
- Posizione iniziale: quadrupedica (o anche in piedi),
- Portare la pancia verso dentro (come se spingessi l’ombelico indietro),
- Rimanere 5 secondi,
- Rilassare,
- Ripetere 5 volte.
Esercizio wipers

- Posizione iniziale: sdraiato a pancia in su,
- Stendere le braccia di lato, formando un angolo retto con il tronco,
- Piegare le anche e le ginocchia, sollevando i piedi,
- Portare le ginocchia prima verso un lato e poi verso l’altro, ruotando la schiena,
- Ripetere 10 volte per lato.
Non sostare in posizione di massima rotazione, non si tratta di stretching che è controindicato.
Rinforzo degli addominali obliqui con l’elastico
Ci sono due modi per fare questo esercizio.
Primo metodo
- Posizione iniziale: In piedi con le ginocchia divaricate,
- Prendere un elastico,
- Legare l’elastico ad una spalliera/termosifone o altro oggetto, circa all’altezza dell’ombelico.
- Prendere in mano l’elastico di lato rispetto al torace,
- Ruotare la schiena stirando l’elastico.
- Ripetere 10 volte per ogni lato.
Non alzare i talloni da terra.
Secondo metodo
Se non puoi legare l’elastico da nessuna parte

- Posizione iniziale: In piedi con le ginocchia divaricate,
- Prendere un elastico,
- Pestare l’elastico con un piede,
- Prendere in mano l’elastico,
- Ruotare la schiena tirando l’elastico verso il lato opposto e verso l’alto.
- Ripetere 10 volte per ogni lato.
Non alzare i talloni dal pavimento.
La terapia manuale che consiste nel:
- Riposizionamento delle faccette articolari con il movimento e la mobilizzazione del terapista;
- Le manipolazioni vertebrali mirate eseguite da un fisioterapista esperto, un medico, un chiropratico o un osteopata.
È indicata anche la chinesiterapia con esercizi in flessione e rinforzo muscolare.
Leggi anche:
Bibliografia:
- TM. Markwalder, M. Mérat, The lumbar and lumbosacral facet-syndrome. Diagnostic measures, surgical treatment and results in 119 patients, Acta Neurochirurgica, March 1994, Volume 128, Issue 1, pp 40-46.
- Schwarzer AC1, Aprill CN, Derby R, Fortin J, Kine G, Bogduk N. Clinical features of patients with pain stemming from the lumbar zygapophysial joints. Is the lumbar facet syndrome a clinical entity? Spine (Phila Pa 1976). 1994 May 15;19(10):1132-7.
- Kalichman L, Hunter DJ Lumbar facet joint osteoarthritis: a review. Semin Arthritis Rheum. 2007 Oct; 37(2):69-80.
- Kuslich SD1, Ulstrom CL, Michael CJ. The tissue origin of low back pain and sciatica: a report of pain response to tissue stimulation during operations on the lumbar spine using local anesthesia. Orthop Clin North Am. 1991 Apr;22(2):181-7.
- Varlotta GP, Lefkowitz TR, Schweitzer M, Errico TJ, Spivak J, Bendo JA, Rybak L The lumbar facet joint: a review of current knowledge: part 1: anatomy, biomechanics, and grading. Skeletal Radiol. 2011 Jan; 40(1):13-23.
- Cavanaugh JM, Ozaktay AC, Yamashita HT, King AI Lumbar facet pain: biomechanics, neuroanatomy and neurophysiology. J Biomech. 1996 Sep; 29(9):1117-29.
- Manchikanti L, Singh V, Pampati V, Damron KS, Barnhill RC, Beyer C, Cash KA Evaluation of the relative contributions of various structures in chronic low back pain. Pain Physician. 2001 Oct; 4(4):308-16.
- Rubinstein SM1, van Tulder M. A best-evidence review of diagnostic procedures for neck and low-back pain. Best Pract Res Clin Rheumatol. 2008 Jun;22(3):471-82. doi: 10.1016/j.berh.2007.12.003.
- Fukui S, Ohseto K, Shiotani M, Ohno K, Karasawa H, Naganuma Y Distribution of referred pain from the lumbar zygapophyseal joints and dorsal rami. Clin J Pain. 1997 Dec; 13(4):303-7.
- Steve Jensen; back pain – clinical assessment; Australian Family Physician Vol. 33, No. 6, June 2004
- Maitland, GD, Hegeveld E, Banks K. English, K (2005). Maitland’s Vertebral Manipulation. Edinburgh: Elsevier Butterworth Heinemann
- Fritz JM, Whitman JM, Childs JD. Lumbar spine segmental mobility assessment: an examination of validity for determining intervention strategies in patients with low back pain. Arch Phys Med Rehabil. 2005 Sep;86(9):1745-52
- Cohen SP, Raja SN Pathogenesis, diagnosis, and treatment of lumbar zygapophysial (facet) joint pain. Anesthesioloy. 2007 Mar; 106(3):591-614.
- Lakemeier S1, Lind M, Schultz W, Fuchs-Winkelmann S, Timmesfeld N, Foelsch C, Peterlein CD. A comparison of intraarticular lumbar facet joint steroid injections and lumbar facet joint radiofrequency denervation in the treatment of low back pain: a randomized, controlled, double-blind trial. Anesth Analg. 2013 Jul;117(1):228-35. doi: 10.1213/ANE.0b013e3182910c4d.
- Cohen SP, Raja SN Pathogenesis, diagnosis, and treatment of lumbar zygapophysial (facet) joint pain. Anesthesiology. 2007 Mar; 106(3):591-614.
- Falco FJ1, Manchikanti L, Datta S, Sehgal N, Geffert S, Onyewu O, Zhu J, Coubarous S, Hameed M, Ward SP, Sharma M, Hameed H, Singh V, Boswell MV. An update of the effectiveness of therapeutic lumbar facet joint interventions. Pain Physician. 2012 Nov-Dec;15(6):E909-53.
- Kornick C, Kramarich SS, Lamer TJ, Todd Sitzman B Complications of lumbar facet radiofrequency denervation. Spine (Phila Pa 1976). 2004 Jun 15; 29(12):1352-
- Dreyfuss P, Halbrook B, Pauza K, Joshi A, McLarty J, Bogduk N Efficacy and validity of radiofrequency neurotomy for chronic lumbar zygapophysial joint pain. Spine (Phila Pa 1976). 2000 May 15; 25(10):1270-7.
- Niemisto L, Kalso E, Malmivaara A, Seitsalo S, Hurri H Radiofrequency denervation for neck and back pain. A systematic review of randomized controlled trials. Cochrane Database Syst Rev. 2003; (1):CD004058.
- Juch JNS; Maas ET; Ostelo RWJG; Groeneweg JG; Kallewaard JW; Koes BW; Verhagen AP; van Dongen JM; Huygen FJPM; van Tulder MW Effect of Radiofrequency Denervation on Pain Intensity Among Patients With Chronic Low Back Pain: The Mint Randomized Clinical Trials. JAMA. 2017; 318(1):68-81 (ISSN: 1538-3598)
- Bogduk N, Dreyfuss P, Govind J A narrative review of lumbar medial branch neurotomy for the treatment of back pain. Pain Med. 2009 Sep; 10(6):1035-45.



 Mi chiamo Massimo Defilippo, sono un Fisioterapista di Rubiera che effettua fisioterapia ed osteopatia dal 2008.
Mi chiamo Massimo Defilippo, sono un Fisioterapista di Rubiera che effettua fisioterapia ed osteopatia dal 2008.