Cos’è l’osteocondrosi e l’osteocondrite?
L’osteocondrosi è una patologia che colpisce i bambini e gli adolescenti in fase di crescita.
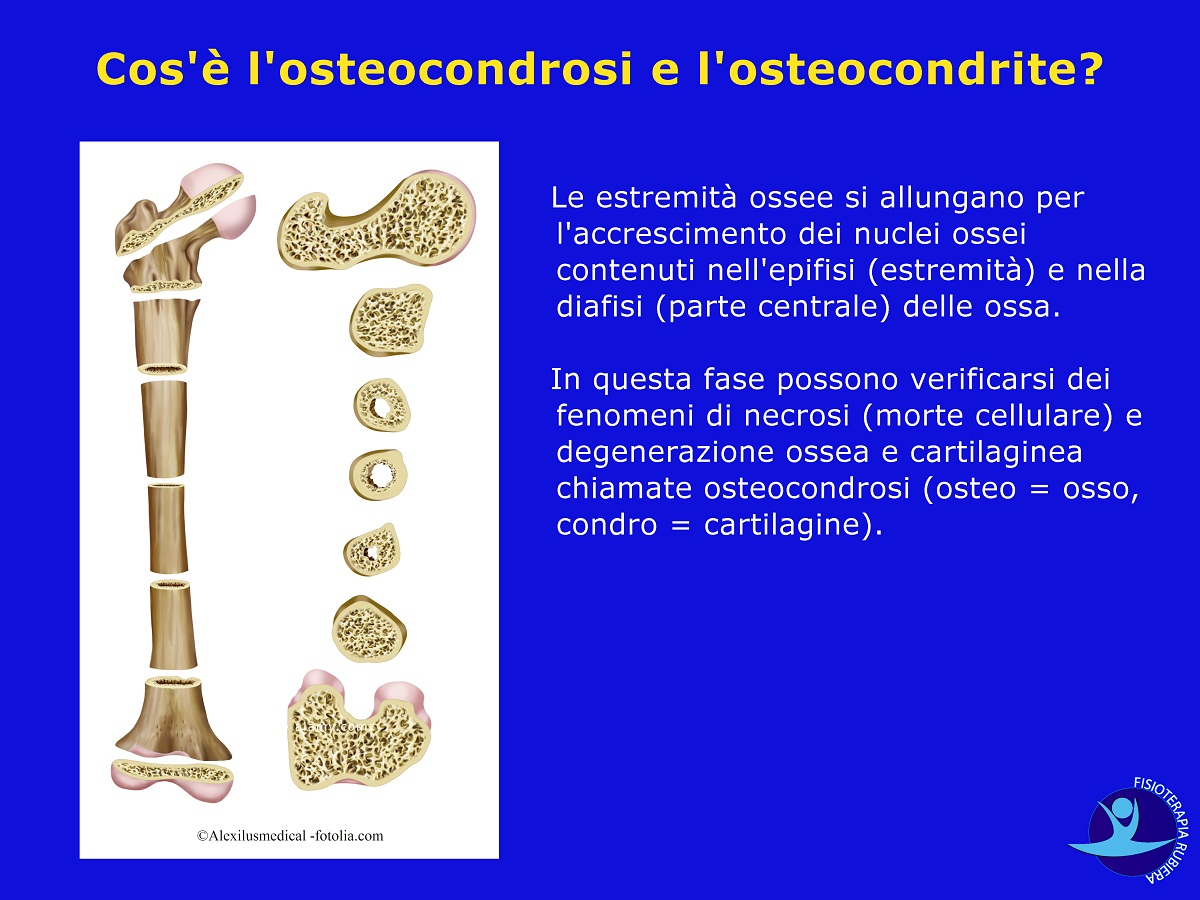
Le estremità ossee si allungano per l’accrescimento dei nuclei ossei contenuti nell’epifisi (estremità) e nella diafisi (parte centrale) delle ossa.
In questa fase possono verificarsi dei fenomeni di necrosi (morte cellulare) e degenerazione ossea e cartilaginea chiamate osteocondrosi (osteo = osso, condro = cartilagine).
Il secondo stadio della patologia è la deformazione del nucleo di ossificazione che guarisce con il riassorbimento graduale della necrosi.
Quando termina la fase di espansione e crescita dell’osso, il tessuto cartilagineo debole è sostituito da tessuto osseo duro e resistente, a quel punto la patologia si risolve spontaneamente.
I più colpiti sono i maschi dai 4 ai 13 anni, può essere bilaterale.
Quali sono le cause dell’osteocondrosi?
L’origine dell’osteocondrosi è sconosciuta, l’ipotesi più probabile è un disturbo circolatorio che provoca l’ischemia dei tessuti.
Esiste un altra possibilità, alcuni autori ritengono che ci sia una predisposizione oppure un attività che provoca microtraumi ripetuti possa scatenare la patologia.
L’osteocondrosi del calcagno o malattia di Sever-Haglund
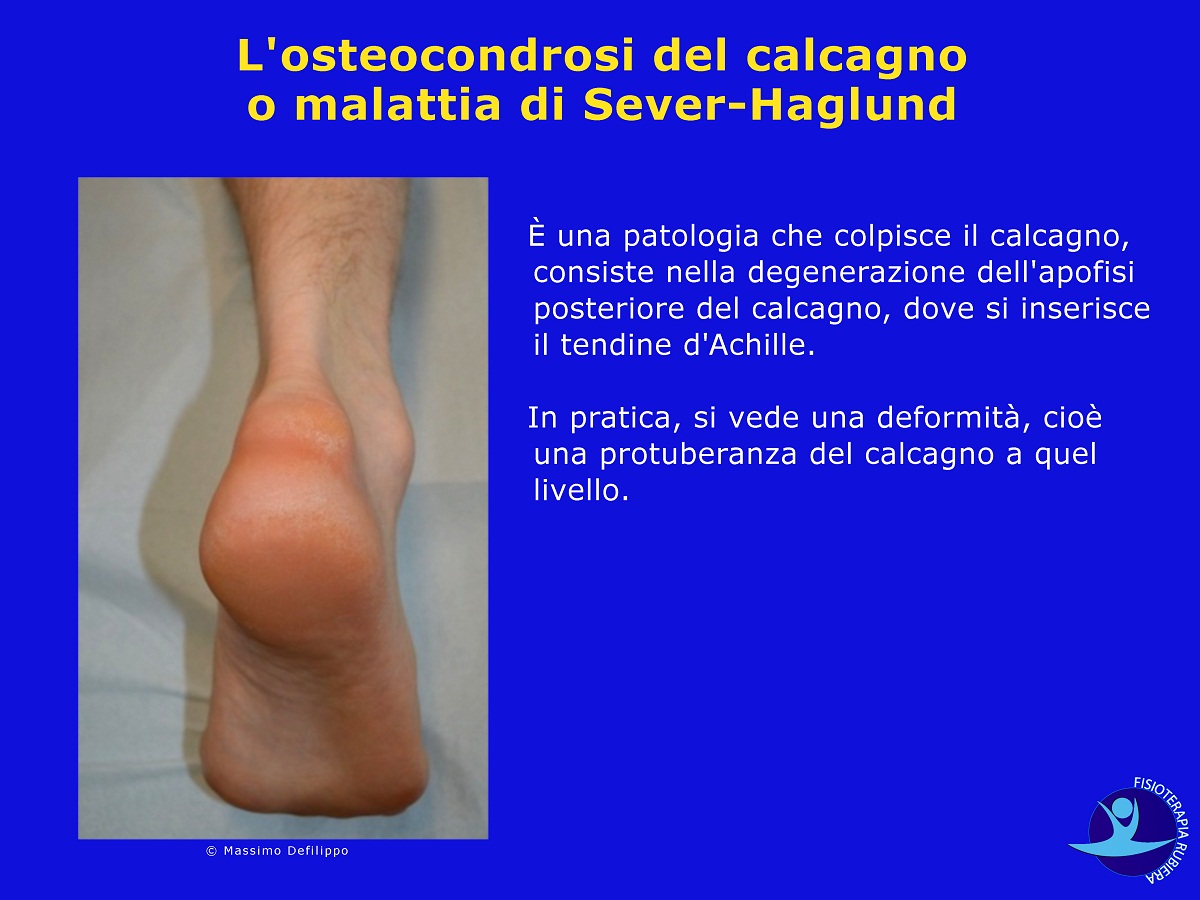
È una patologia che colpisce il calcagno, consiste nella degenerazione dell’apofisi posteriore del calcagno, dove si inserisce il tendine d’Achille.
In pratica, si vede una deformità, cioè una protuberanza del calcagno a quel livello.
Colpisce in prevalenza i bambini dai 9 ai 12 anni che fanno sport come il calcio in cui si corre molto.
La causa può essere:
- Il cattivo appoggio del piede, generalmente si tratta di un piede cavo o piatto,
- Le scarpe inadeguate.
I sintomi sono:
- Il dolore quando si cammina perché la protuberanza striscia contro la scarpa,
- La zoppia,
- Gonfiore nella parte posteriore del tallone,
- Rossore nelle fasi di riacutizzazione.
La frizione con la scarpa durante il passo può favorire la formazione di una tendinite del tendine d’achille.
Fisioterapia per la malattia di Sever-Haglund
Ci sono alcuni rimedi:
- Una scarpa senza la parte posteriore, per esempio quelle che si usano in ospedale,
- Usare una scarpa con tacchi leggermente alti riduce la pressione sull’osso,
- Olii o creme antinfiammatorie.
Tuttavia, nei periodi in cui il dolore è più acuto, bisogna:
- Evitare l’attività fisica,
- Utilizzare dei plantari per rendere più omogeneo l’appoggio podalico.
Le onde d’urto possono essere utili perché provocano una reazione dell’organismo e favoriscono la formazione di nuovi vasi sanguigni.
Questo migliora la circolazione e riduce l’infiammazione.
In certi casi il dolore non passa e il medico può consigliare un intervento chirurgico per asportare la parte di calcagno in eccesso:
Il decorso è benigno in circa 24 mesi.
L’osteocondrosi del ginocchio o malattia di Osgood Schlatter
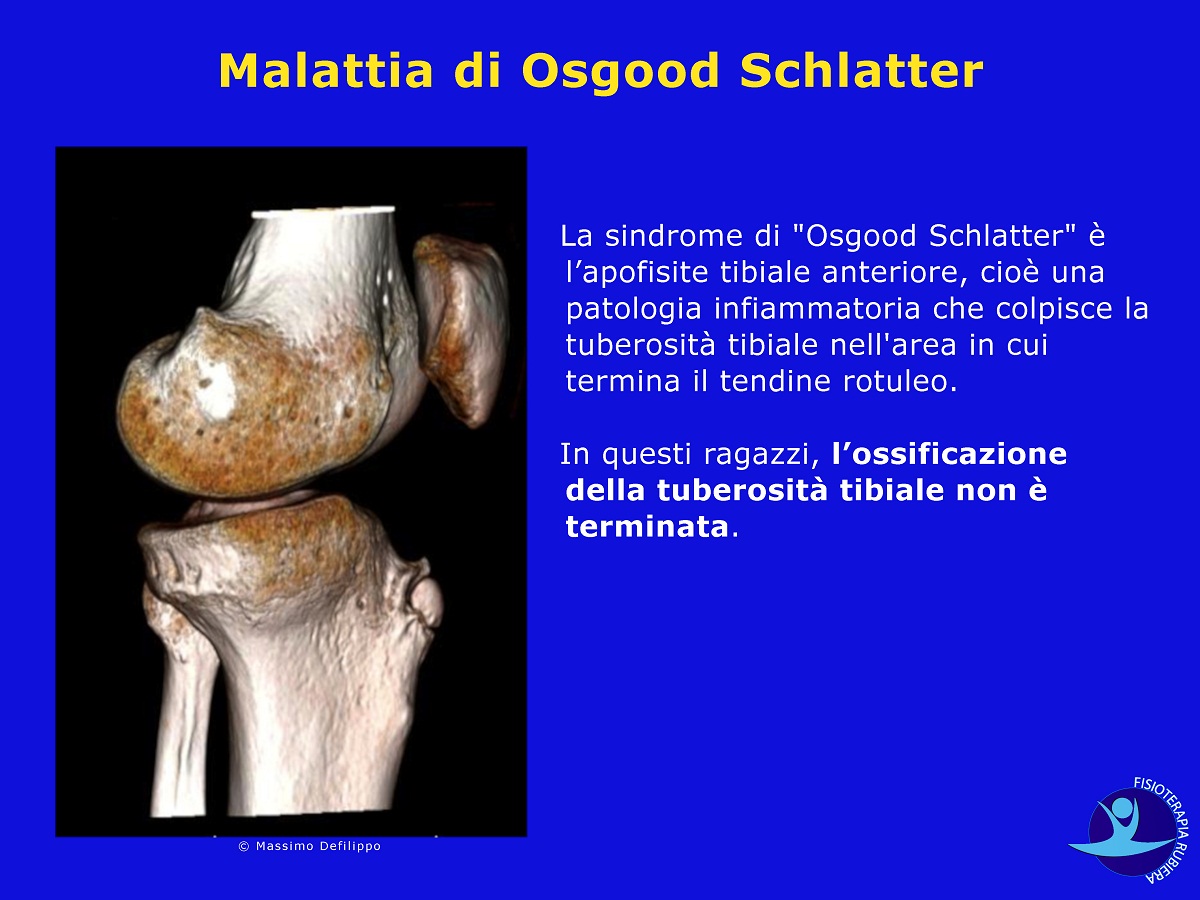
La sindrome di “Osgood Schlatter” è l’apofisite tibiale anteriore, cioè una patologia infiammatoria che colpisce la tuberosità tibiale nell’area in cui termina il tendine rotuleo.
In questi ragazzi, l’ossificazione della tuberosità tibiale non è terminata.
Il tendine rotuleo si inserisce su una cartilagine che è meno robusta.
Ogni volta che si estende il ginocchio per correre o saltare, il quadricipite si contrae violentemente e applica una forza di trazione:
- Sul tendine rotuleo,
- Sulla tuberosità tibiale.
Durante la contrazione del quadricipite, il tendine rotuleo esercita una trazione sull’apofisi tibiale causando delle microfratture alla cartilagine.
La conseguenza è l’infiammazione.
Terminata la crescita del soggetto, la cartilagine è completamente ossificata, quindi non si possono più provocare dei danni all’inserzione tendinea.
La sindrome di Osgood – Schlatter può causare la formazione di un tubercolo nella parte anteriore della tuberosità tibiale.
La patologia può colpire entrambe le ginocchia oppure può essere unilaterale.
Chi colpisce?
È un osteocondrosi dell’adolescenza perché interessa i ragazzi tra gli undici e i sedici anni.
Colpisce molto più i maschi rispetto alle femmine, il rapporto è circa 3 a 1.
Nella maggioranza dei casi, i soggetti affetti dalla Osgood-Schlatter sono sportivi, in particolare calciatori, pallavolisti e corridori.
Sintomi della sindrome di Osgood-Schlatter
La sintomatologia comprende:
- Dolore nell’area in cui il tendine rotuleo si inserisce sulla tibia, a questo livello si può formare un edema o gonfiore.
- Limitazione funzionale è piuttosto grave perché colpisce gli adolescenti sportivi che non riescono più a correre.
- Il ragazzo non riesce a correre come prima.
- Nelle fasi acute ha dolore anche quando cammina, in particolare quando appoggia il peso sul piede della gamba colpita.
- CI sono difficoltà a salire e scendere le scale.
- I sintomi si attenuano o spariscono con il riposo.
Inoltre, il tubercolo tibiale appare dilatato, più grande rispetto all’altro.
Entra nel gruppo facebook più attivo che parla di dolore al ginocchio, clicca qui.
Fisioterapia per la sindrome di Osgood Schlatter
Il primo rimedio per la Osgood Schlatter è il riposo con la crioterapia (ghiaccio).
La cartilagine di accrescimento con il tempo si ossifica, quindi la patologia si risolve spontaneamente nell’arco di 2-3 anni.
Se il paziente vuole continuare a fare sport, può provare con un tutore patellare o un bendaggio che scarica le forze sul tendine, circa 2 centimetri sopra alla tuberosità tibiale.
Il rinforzo muscolare è inutile e può essere dannoso perché aumenta la tensione a livello dell’apofisi tibiale perché aumenta la forza del quadricipite.
Tipo di osteocondrosi in base all’articolazione colpita
La malattia di Perthes
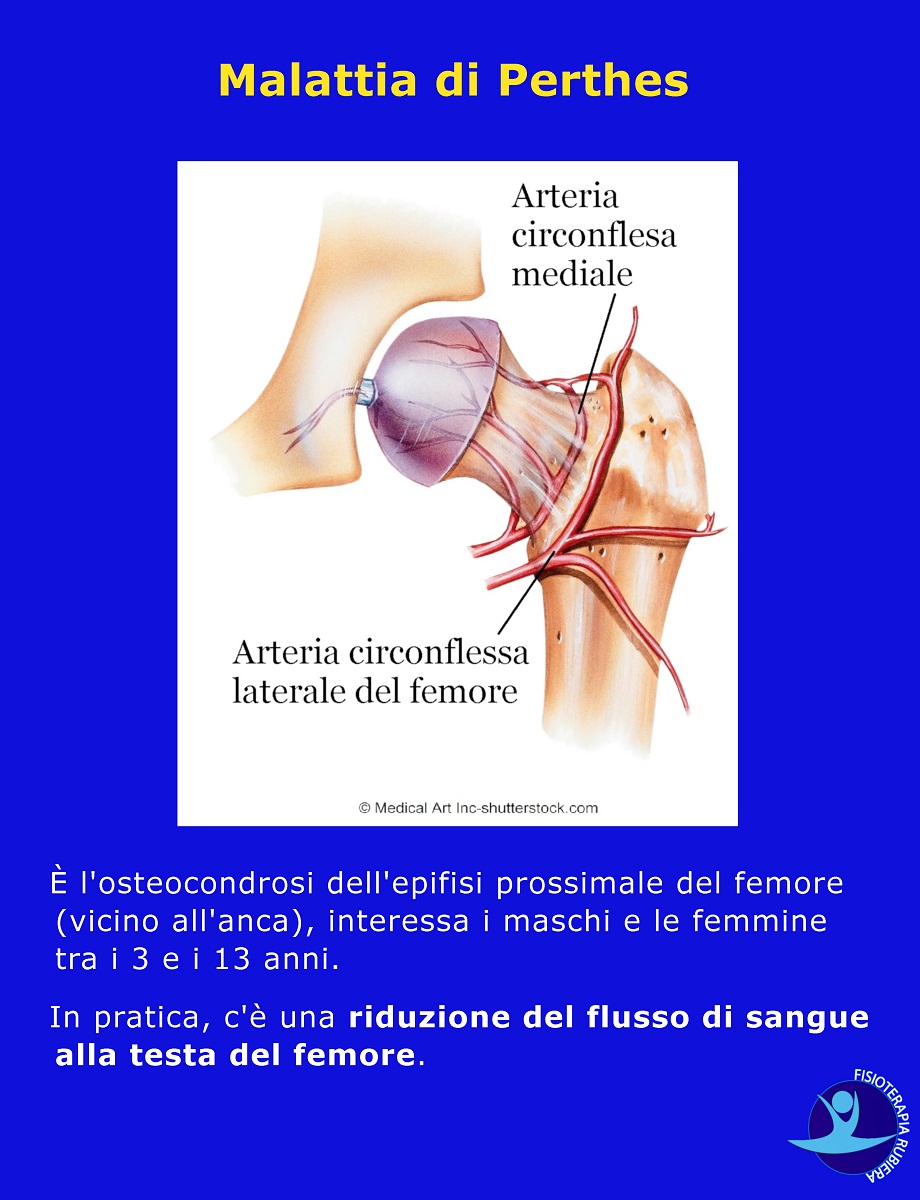
È l’osteocondrosi dell’epifisi prossimale del femore (vicino all’anca), interessa i maschi e le femmine tra i 3 e i 13 anni.
In pratica, c’è una riduzione del flusso di sangue alla testa del femore.
Una parte del nucleo di ossificazione va in necrosi a livello delle trabecole ossee.
Se la patologia è unilaterale, lo spessore del nucleo di ossificazione epifisario può essere inferiore al lato sano.
I sintomi sono:
- Dolore all’anca alla palpazione che origina a livello dell’anca e si può irradiare fino al ginocchio,
- Zoppia,
- Debolezza del quadricipite,
- Gonfiore e arto in posizione di rotazione esterna e adduzione (verso l’interno).
Solitamente, la prognosi è favorevole, ma in certi casi il femore non si sviluppa correttamente, cresce meno e l’arto rimane più corto.
La malattia di Kohler
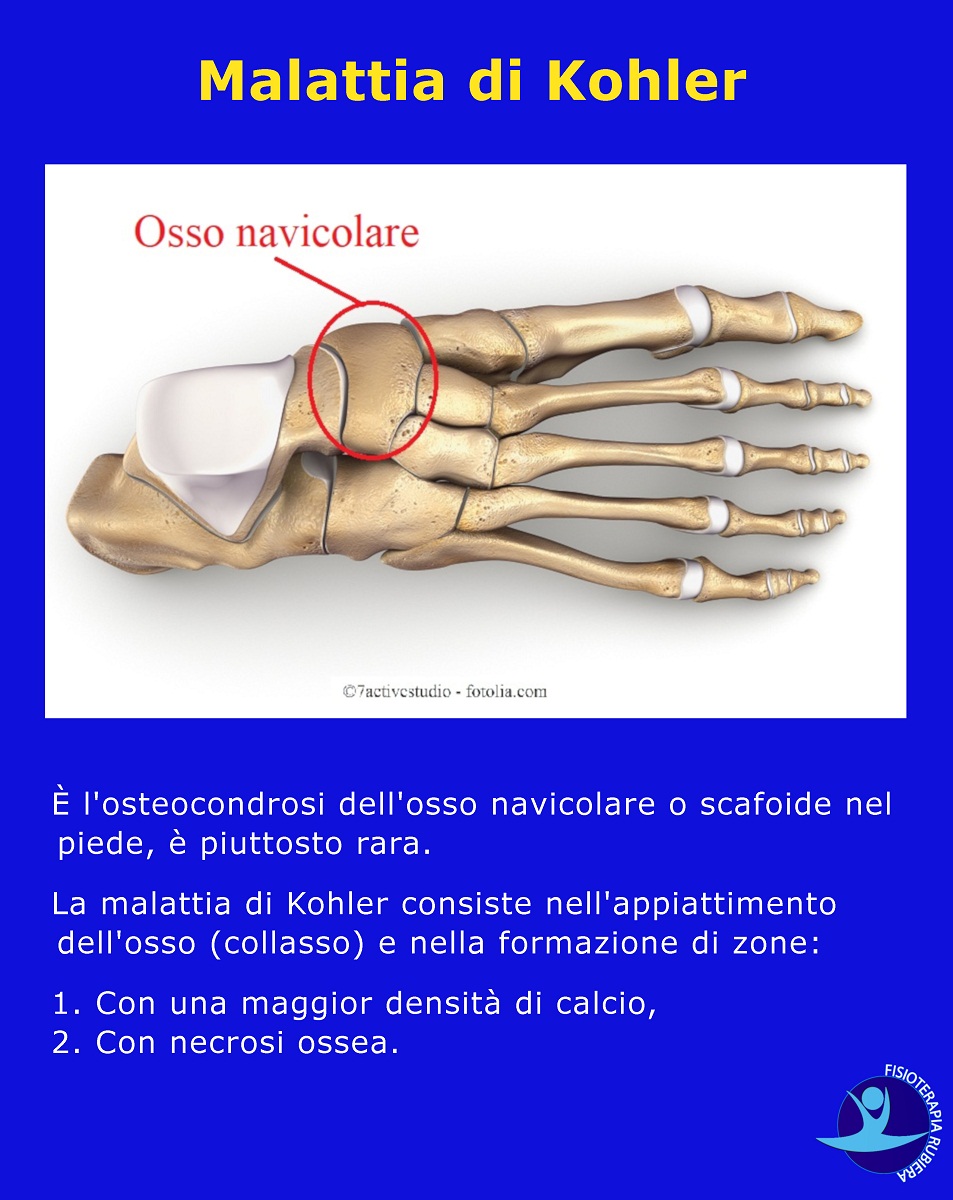
È l’osteocondrosi dell’osso navicolare o scafoide nel piede, è piuttosto rara.
La malattia di Kohler consiste nell’appiattimento dell’osso (collasso) e nella formazione di zone:
- Con una maggior densità di calcio,
- Con necrosi ossea.
Generalmente colpisce i soggetti femminili, adolescenti e ragazzi.
I sintomi sono il dolore nella parte mediale o interna del piede e la zoppia.
La malattia di Scheuermann
È una patologia che colpisce la colonna vertebrale.
I soggetti interessati hanno tra i 10 e 14 anni e sono prevalentemente maschi, alti e magri.
Il morbo di Scheuermann colpisce i nuclei di ossificazione delle vertebre composti da cartilagine, causando la necrosi.
Quindi la vertebre non terminano il processo di crescita.
Il soggetto ha un aspetto deforme in cifosi, ma non è una cifosi come quella che sviluppano alcuni anziani.
Si tratta di una cifosi di un numero limitato di vertebre, quasi come una protuberanza.
Mentre la cifosi classica interessa tutta la colonna dorsale.
La malattia di Scheuermann è asintomatica, anche se in alcuni casi si verificano i seguenti sintomi o segni:
- Mal di schiena durante alcune attività sportive,
- Difficoltà a stare in piedi, fermi,
- Dolore al petto e difficoltà a respirare perché si riduce la capacità polmonare,
- Postura con la testa in avanti.
Per diagnosticare questa patologia serve una radiografia che mostra le vertebre con contorni irregolari e con una forma a cuneo, cioè con il lato anteriore più basso di quello posteriore.
La terapia consiste in esercizi di rinforzo della muscolatura paravertebrale, cioè dorsali e lombari, anche per le persone che usano il tutore.
L’ortopedico può consigliare un busto per correggere la postura.
In alcuni casi, il medico consiglia l’intervento chirurgico di correzione della cifosi.
L’osteocondrite dissecante o morbo di Konig
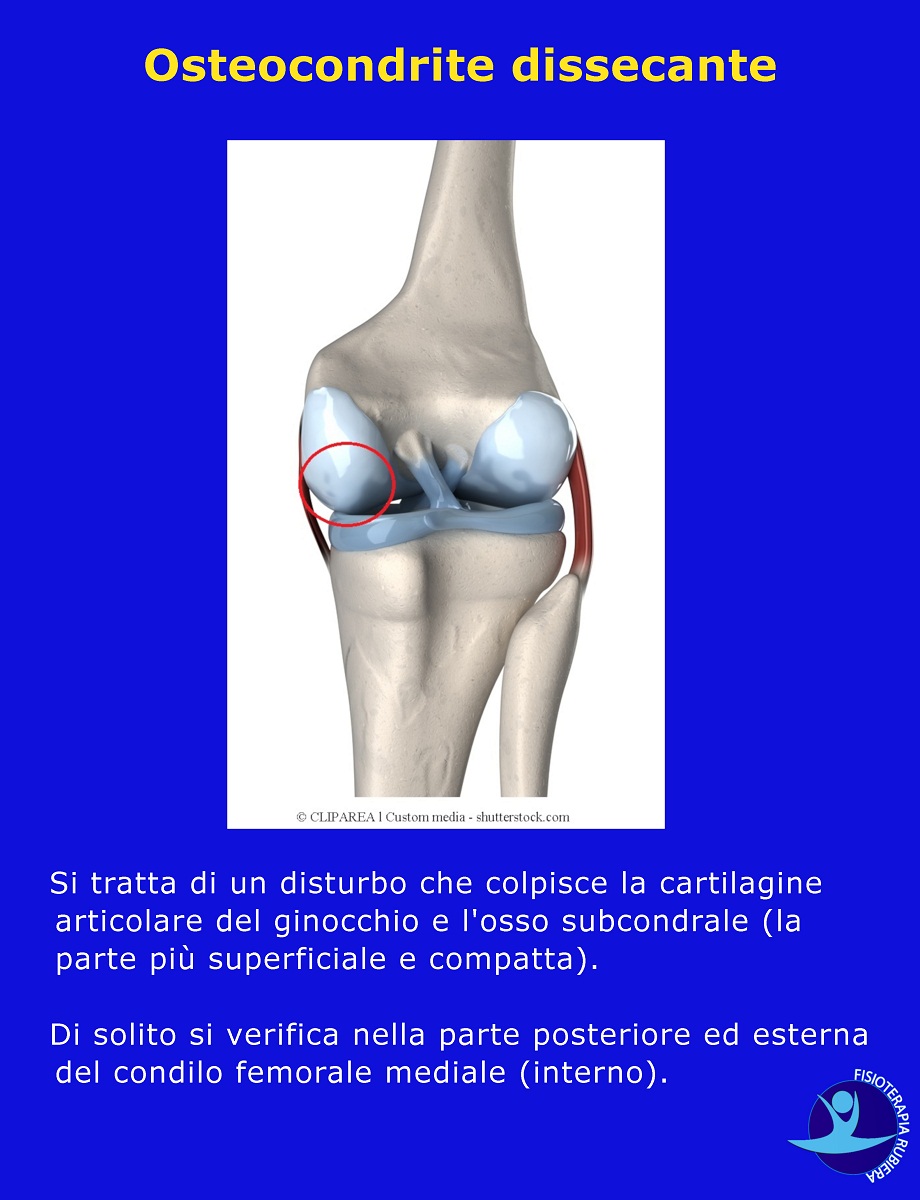
Si tratta di un disturbo che colpisce la cartilagine articolare del ginocchio e l’osso subcondrale (la parte più superficiale e compatta).
Classificazione
Ci sono 4 stadi in base alla gravità.
- Nel primo stadio la cartilagine è intatta, ma c’è una compressione di una parte dell’osso subcondrale,
- Nel secondo stadio, un frammento si stacca parzialmente,
- Nel terzo stadio c’è un distacco completo di osso e cartilagine, ma non si spostano,
- Nell’ultimo stadio della patologia si stacca la parte del nucleo necrotico e si sposta nell’articolazione.
Si comporta come un corpo libero all’interno della giuntura.
Di solito si verifica nella parte posteriore ed esterna del condilo femorale mediale (interno).
In questo caso la prognosi è molto buona.
Tuttavia, si può trovare anche:
- Nel condilo femorale laterale,
- Nella rotula.
In questi rari casi, la prognosi è peggiore.
Tuttavia, si può trovare anche a livello della caviglia.
Colpisce prevalentemente i maschi tra gli 10 e i 15 anni.
Tempi di recupero
Tuttavia, si può verificare anche negli adulti, in cui la prognosi è peggiore.
Mentre nei bambini più piccoli la prognosi è migliore.
La causa è sconosciuta, ma l’ipotesi più accreditata è un origine traumatica o microtraumi ripetuti.
Tuttavia, potrebbero esserci anche problemi vascolari.
Sintomi dell’osteocondrite dissecante
I sintomi sono:
- Dolore non localizzato che peggiora con l’attività fisica,
- Rigidità o riduzione dell’ampiezza di movimento,
- Ginocchio gonfio,
- Sintomi meccanici (blocchi o click nei movimenti) solo nello stadio avanzato,
- Con il tempo il quadricipite diventa può diventare debole.
Il test di WIlson è specifico per questo disturbo.
Esecuzione:
- Il paziente è seduto sul lettino con le gambe a penzoloni.
- L’esaminatore prende la caviglia del paziente ed effettua una rotazione interna del ginocchio.
- Da qui, il paziente deve distendere il ginocchio fino a sentire il dolore.
- Ripetendo lo stesso test senza ruotare il ginocchio all’interno, il dolore scompare.
In questo caso, il test è positivo.
La rotazione interna aumenta il dolore perché provoca un conflitto a livello del condilo femorale interno.
La rotazione esterna riduce la pressione sulla lesione, quindi allevia i sintomi.
Leggi anche:


 Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.
Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.