La periostite (o sindrome da stress tibiale mediale ) è una disturbo causato da sovraccarico ed è molto frequenti nei corridori.
In passato, La periostite era considerata l’infiammazione acuta del periostio, ovvero la membrana di tessuto connettivo che ricopre l’osso, solitamente colpisce la tibia.

Composizione interna dell’osso
© guniita/bigstockphoto.com
Le altre aree dell’osso non sono dolorose.
Tuttavia, gli studi più recenti mostrano che questo disturbo è provocato da microtraumi ripetuti sulla tibia a causa di attività fisiche in piedi (Beck – 1998).
Quindi, l’origine del dolore può essere l’osso stesso, ma anche i muscoli che vedremo nel capitolo delle cause.
Le fitte sono molto intense perché il periostio è molto innervato, per usare dei termini comprensibili a tutti è come un “calcio nello stinco”.
Diverso è il caso della periostite infettiva, causata da un’infezione batterica che si tratta con:
- Antibiotici
- Farmaci specifici per questa patologia.
Chi colpisce?
I soggetti colpiti nella stragrande maggioranza dei casi sono runner: podisti o velocisti,
In certi casi la periostite interessa:
- Calciatori,
- Cestisti
- Altri sportivi che corrono molto.
Classificazione della sindrome da stress tibiale mediale
Come abbiamo visto, il dolore nella parte interna della tibia non è sempre l’infiammazione del periostio (membrana esterna dell’osso).
Quindi, uno studio di Detmer (1986) mostra la classificazione di questo disturbo in base alla causa:
Ci sono 3 tipi:
- Tipo I consiste in: microfrattura della tibia, frattura della corteccia ossea (strato esterno) e reazione ossea da stress; Una frattura da stress di solito si verifica nella parte superiore della tibia (vicino al ginocchio).
- Tipo II causato dall’avulsione (strappo) del periostio;
- Tipo III consiste nella sindrome compartimentale cronica.
Quali sono le cause della periostite?
1) L’infiammazione del periostio si può verificare dopo un trauma diretto sull’osso, ma è abbastanza raro.
2) Gli atleti che soffrono più spesso per questo problema sono quelli che hanno un piede cavo e pronato perché mantengono in allungamento il muscolo tibiale posteriore durante la corsa.
Il tibiale posteriore è un muscolo supinatore, quindi è fondamentale:
- nei movimenti del piede
- per l’equilibrio e la correzione della postura.
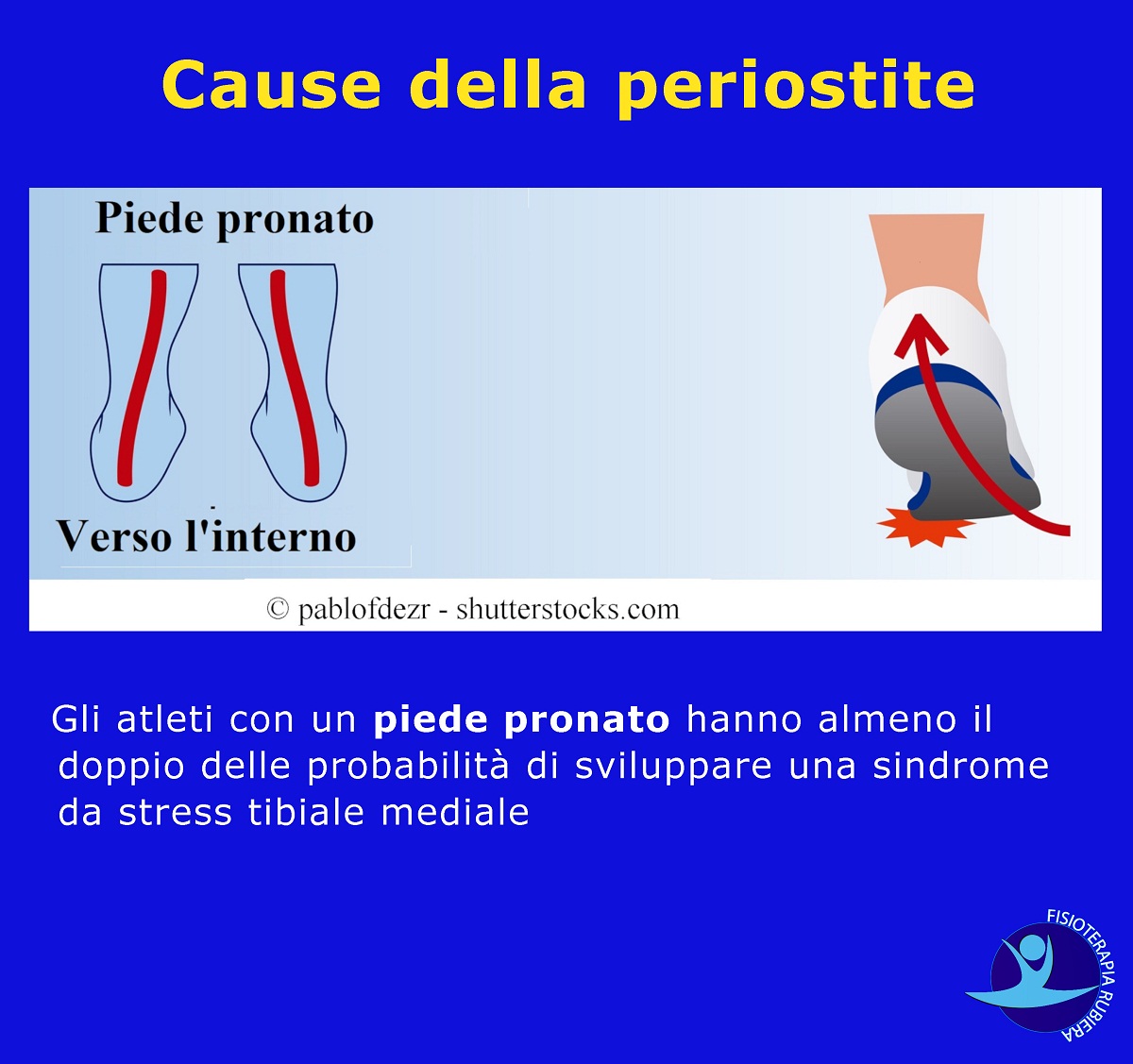
Gli atleti con un piede pronato hanno almeno il doppio delle probabilità di sviluppare una sindrome da stress tibiale mediale (Yates et al. – 2004).
Tuttavia ci sono studi contrastanti, come spesso accade.
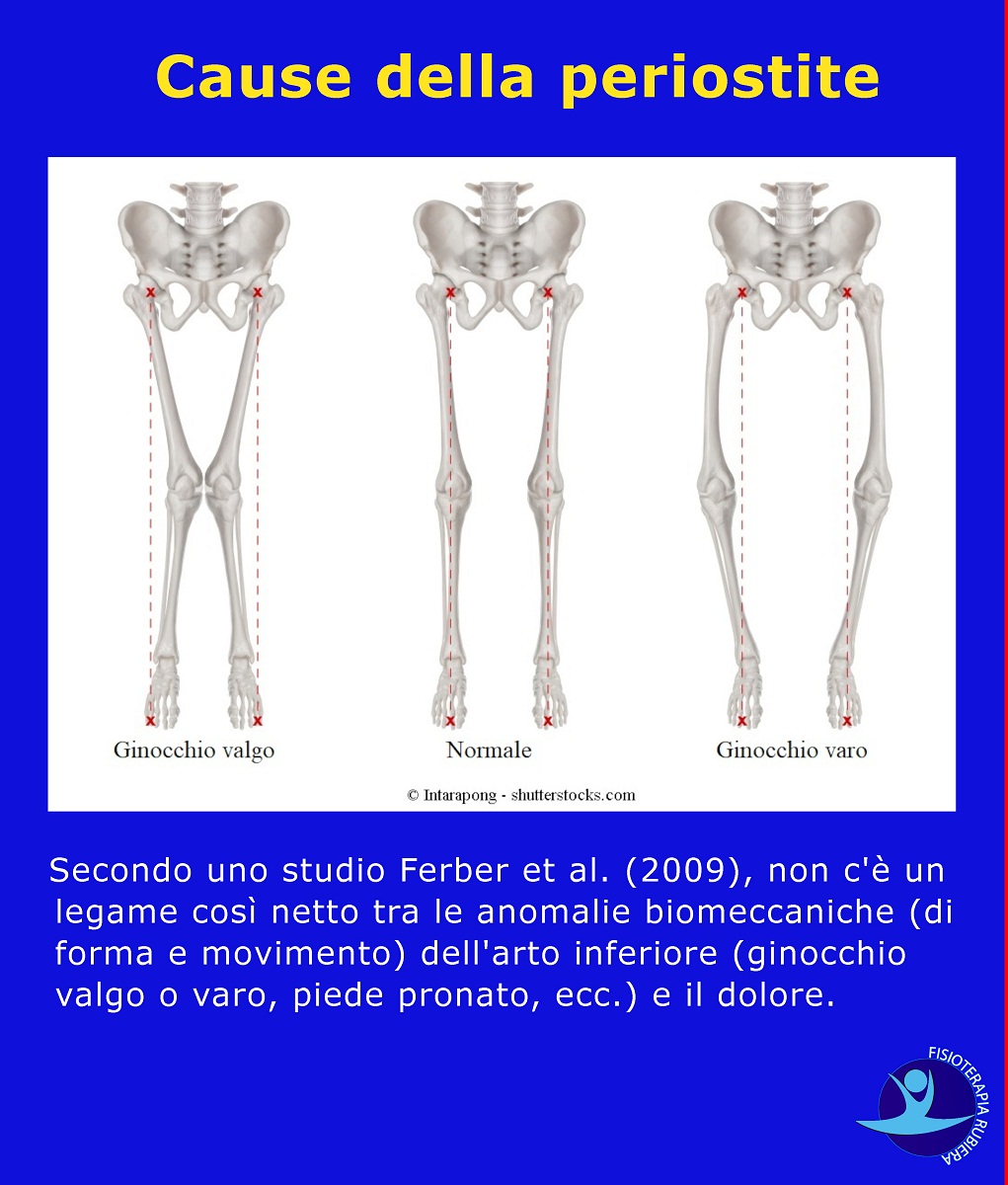
Secondo uno studio Ferber et al. (2009), non c’è un legame così netto tra le anomalie biomeccaniche (di forma e movimento) dell’arto inferiore (ginocchio valgo o varo, piede pronato, ecc.) e il dolore.
Invece, secondo una ricerca di Yates et al. (2004), la correzione del piede pronato prima di iniziare ad allenarsi riduce le probabilità di sviluppare una periostite.
3) La periostite colpisce soprattutto durante i periodi in cui c’è un incremento notevole dei km percorsi o della velocità, inoltre si può avvertire alla ripresa degli allenamenti dopo una pausa (Wilder et al. – 2004).
Del resto, non ho mai visto una persona che non fa sport e soffre di periostite.
4) Tuttavia, si parla poco della causa più frequente di periostite o comunque di una concausa: il dolore di origine muscolare.
Infatti, in generale, l’origine più frequente del dolore è probabilmente il muscolo.
Molti non lo sanno, ma i muscoli non danno solo dolore a livello di:
- Una contrattura,
- Uno strappo.
Il dolore causato dai trigger point muscolari si sente anche a distanza, per esempio può essere molto simile a quello di una sciatalgia.
Di solito, il dolore origina da una tensione muscolare in un area distante dal punto che fa male.
L’effetto si estende perché il corpo è composto da diverse catene muscolari, cioè le ossa e i muscoli formano come delle catene che si estendono dalla testa ai piedi.
Quindi, una tensione al cranio o al bacino può dare degli effetti a livello della caviglia.
5) Frattura da stress
Quando si parla di frattura da stress, non si intende quello emotivo, ma un sovraccarico e tanti microtraumi che assottigliano l’osso.
Si formano gradualmente delle piccole lesioni e fessure all’interno del tessuto osseo.
Qui però c’è un malinteso.
Tutti pensano che con la risonanza magnetica o gli altri esami strumentali si veda la causa del dolore.
In realtà non è così, questa è un ulteriore conferma.
Gli studi non riescono a stabilire se il dolore sia causato dalle microfratture o:
- Dai nervi,
- Dalla riduzione del flusso sanguigno.
Infatti, secondo uno studio di Gaeta et al. (2006) (), le fratture da stress sono presenti anche in tanti atleti senza sintomi.
Gli esami strumentali spesso mostrano dei problemi in persone che non hanno dolore.
Questo concetto è importante da capire.
Fattori di rischio della periostite
I fattori che favoriscono la comparsa della patologia sono:
- Calzature non adeguate
- Corsa in discesa
- Terreno di gioco troppo duro o irregolare
- Obesità
- Atleti che hanno già avuto un infortunio agli arti inferiori e corrono almeno 30 km a settimana (Dugan et al. – ),
- Squilibri muscolari,
- Rigidità,
- Debolezza,
- Instabilità.
Quali sono i sintomi della periostite?
Il sintomo principale è il dolore nella regione centrale e interna della tibia.
Il dolore è diffuso, vago.
Può colpire solo una gamba, ma può essere bilaterale.
Quando fa male?
- Durante i movimenti di flessione plantare (abbassando la punta del piede),
- Correndo
- Saltando.
La periostite si può dividere in due fasi:
- Nella prima fase, il dolore peggiora all’inizio dell’attività fisica e poi passa quando i muscoli si scaldano.
- Nella seconda fase, il dolore è presente anche con uno sforzo minimo e può rimanere anche a riposo (Galbraith et al. – 2009).
A riposo i sintomi si riducono.
Il dolore aumenta al tatto (premendo sull’area infiammata).
Durante i movimenti di flessione plantare, correndo e saltando si avverte molto più intensamente, a riposo i sintomi si riducono.
Il dolore aumenta al tatto (premendo sull’area infiammata).
Caratteristiche del dolore in base alla causa
Sindrome da stress tibiale mediale
Questo disturbo provoca:
Dolore nella parte inferiore e interna della tibia.
Il dolore si sente quando si inizia a correre e nelle prime fasi passa dopo alcuni minuti.
Nei casi più avanzati, il dolore rimane durante l’allenamento e si sente anche a riposo.
Dopo un allenamento, si può sentire anche di notte.
Dolore di origine muscolare
Alcuni muscoli possono avere dei trigger point attivi che provocano il dolore nella parte inferiore interna della tibia
In pratica, ci sono alcuni punti contratti nel muscolo che provocano dolore in quella zona.
Il dolore muscolare è:
- Sordo,
- Diffuso.
- Inoltre, si riduce con il calore.
Bisogna premere i punti trigger del:
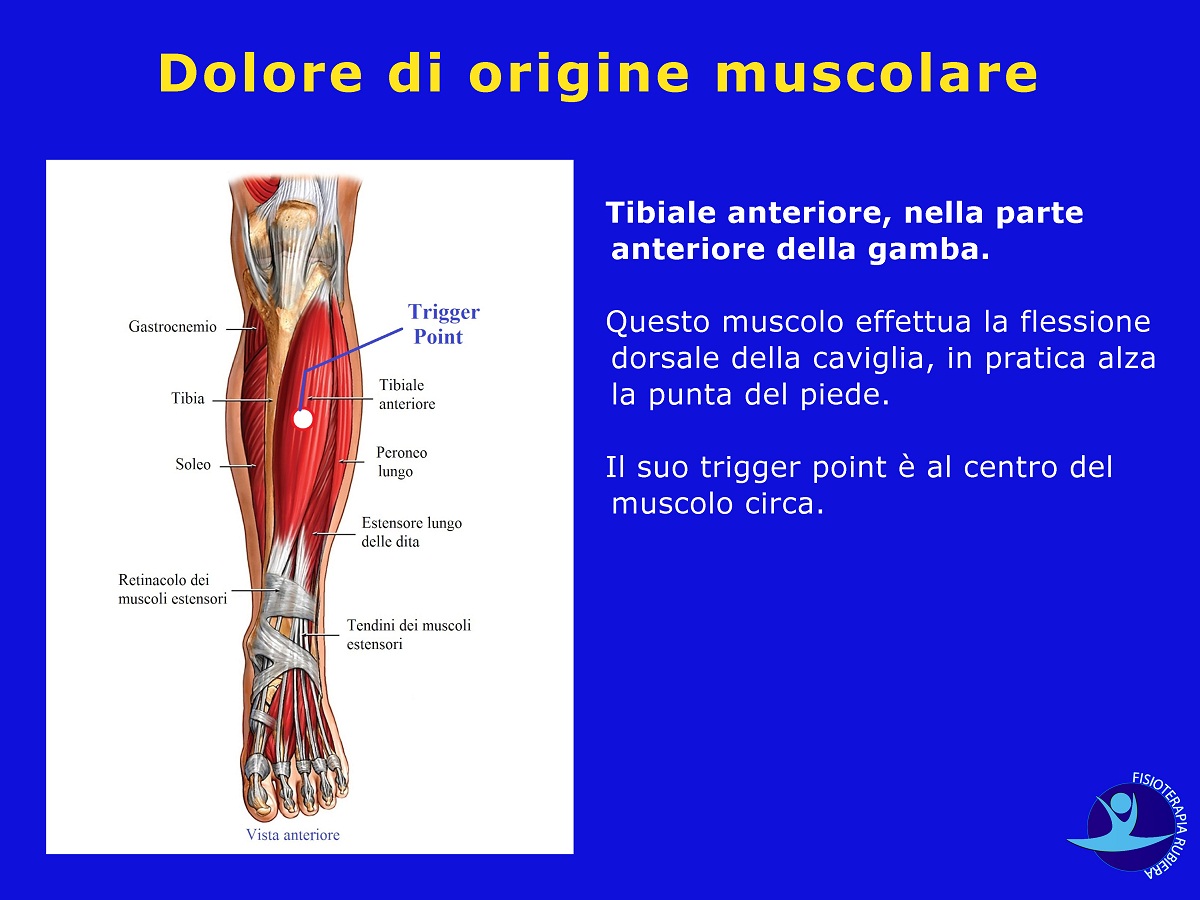
1) Tibiale anteriore, nella parte anteriore della gamba.
Questo muscolo effettua la flessione dorsale della caviglia, in pratica alza la punta del piede.
Il suo trigger point è al centro del muscolo circa.
2) Flessore lungo delle dita,
Si tratta di un muscolo profondo, nella parte posteriore e interna del polpaccio.
Questo muscolo piega le dita verso il basso, in pratica arriccia le dita.
Il suo trigger point è nella parte superiore e posteriore della gamba della tibia.
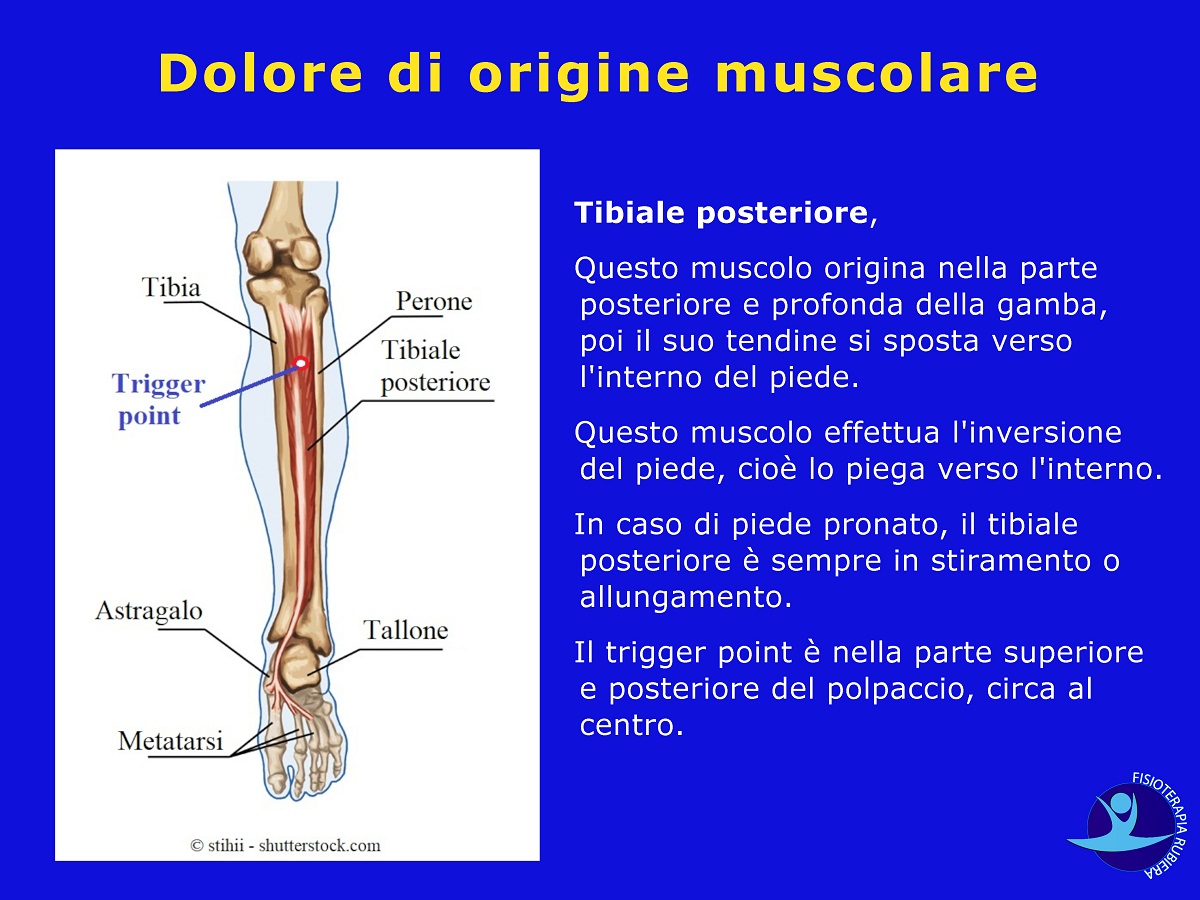
3) Tibiale posteriore
Questo muscolo origina nella parte posteriore e profonda della gamba, poi il suo tendine si sposta verso l’interno del piede.
Questo muscolo effettua l’inversione del piede, cioè lo piega verso l’interno.
In caso di piede pronato, il tibiale posteriore è sempre in stiramento o allungamento.
Il trigger point è nella parte superiore e posteriore del polpaccio, circa al centro.
4) Gemello mediale (parte interna del polpaccio).
Si tratta del muscolo principale del polpaccio, quello che permette di sollevare il tallone e stare in punta di piedi.
Il suo trigger point si trova nella parte interna del polpaccio, vicino al ginocchio.

Questi punti possono essere dolenti anche nelle persone senza sintomi.
Tuttavia, se alla pressione causano dolore nella stessa area dove lo sentiamo durante la corsa, probabilmente l’origine del dolore è quella.
Se il medico non ha diagnosticato altre malattie, si può provare a disattivarli con un semplice massaggio.
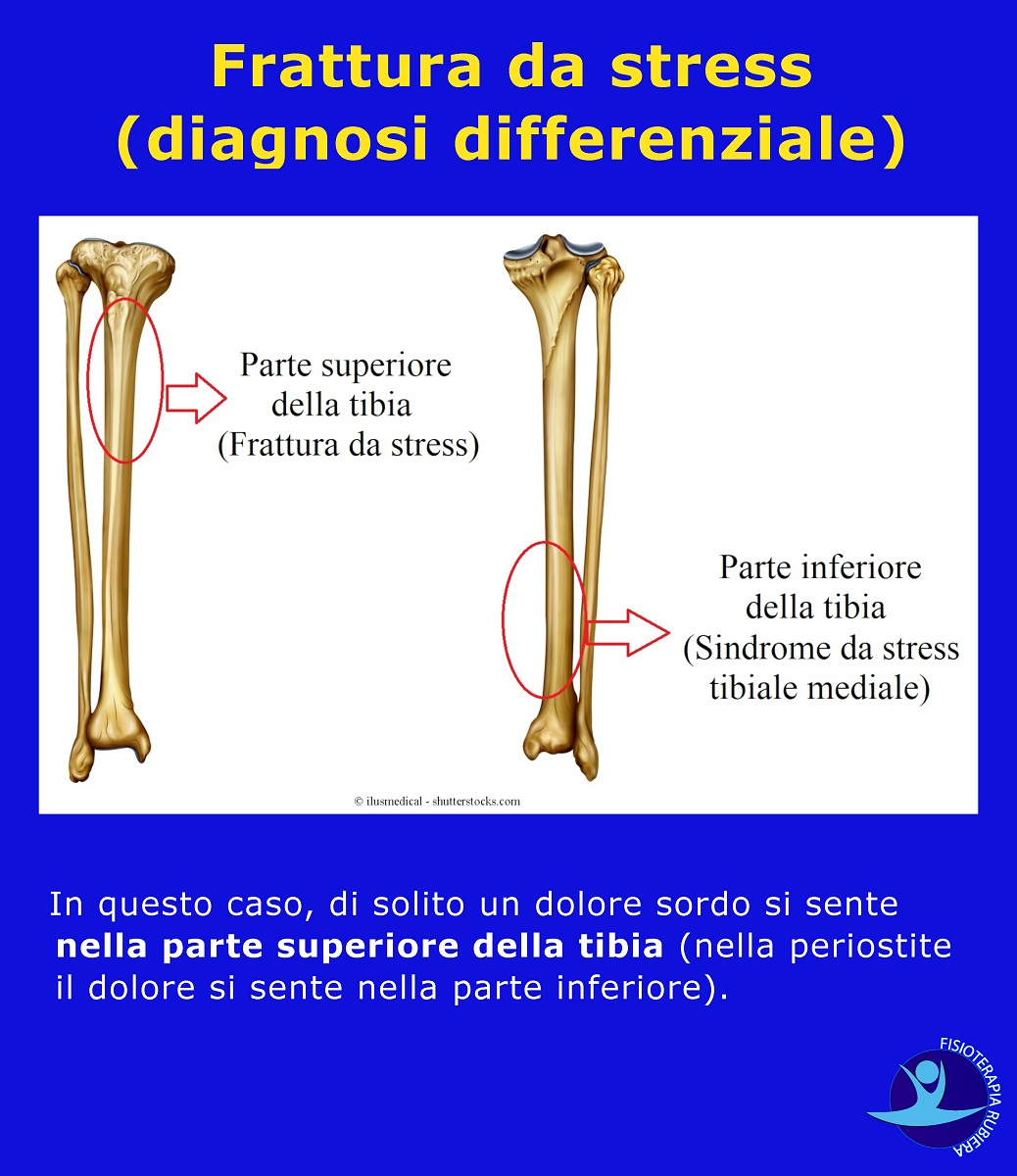
Frattura da stress
In questo caso, di solito un dolore sordo si sente nella parte superiore della tibia (nella periostite il dolore si sente nella parte inferiore).
Il dolore si sente:
- Durante l’attività fisica,
- Camminando,
- Appoggiando il peso sull’arto fratturato (segno tipico del dolore osseo).
Il dolore cala durante il riposo, ma potrebbe non scomparire del tutto.
Esiste un test per capire se c’è una frattura?
Si!
Per farlo, serve un diapason.
In pratica, bisogna far vibrare il diapason e poi appoggiarlo sulla tibia, anche non sul punto dolente.
In caso di frattura, la vibrazione si trasmette lungo l’osso e causa dolore nell’area fratturata.
Sindrome compartimentale cronica
La sindrome compartimentale cronica provoca dolore e crampi durante l’esercizio fisico.
Il dolore passa quando la persona si ferma.
Tra i sintomi ci sono:
- Dolore,
- Rigidità,
- Gonfiore nel muscolo.
La sindrome compartimentale posteriore può causare dolore anche nella parte anteriore, anche se il muscolo è dietro alla gamba (Heinrichs et al. – 2000).
Questo succede perché il compartimento può arrivare a contatto con la tibia e provocare i sintomi.
Sindrome da intrappolamento dell’arteria poplitea (raro)
Durante l’esercizio fisico, i pazienti con questo disturbo soffrono di:
-
Dolore nella parte posteriore della parte inferiore della gamba (il polpaccio),
-
Debolezza,
-
Crampi al polpaccio,
-
Piedi freddi,
-
Formicolio o bruciore al polpaccio
I sintomi in genere scompaiono in 3-5 minuti di riposo.
In alcuni la gamba si può gonfiare.
Il dolore alla gamba è detto claudicatio (zoppia) intermittente.
I sintomi in genere colpiscono persone giovani e sane di età inferiore ai 40 anni.
Un problema di intrappolamento del nervo peroneo comune o peroneo superficiale dà i seguenti sintomi:
- Sensazione di aghi e spilli lungo il suo percorso fino alle dita del piede,
- Formicolio al piede,
- Il dolore peggiora allo stiramento e alla compressione del nervo.
Fisioterapia per la periostite
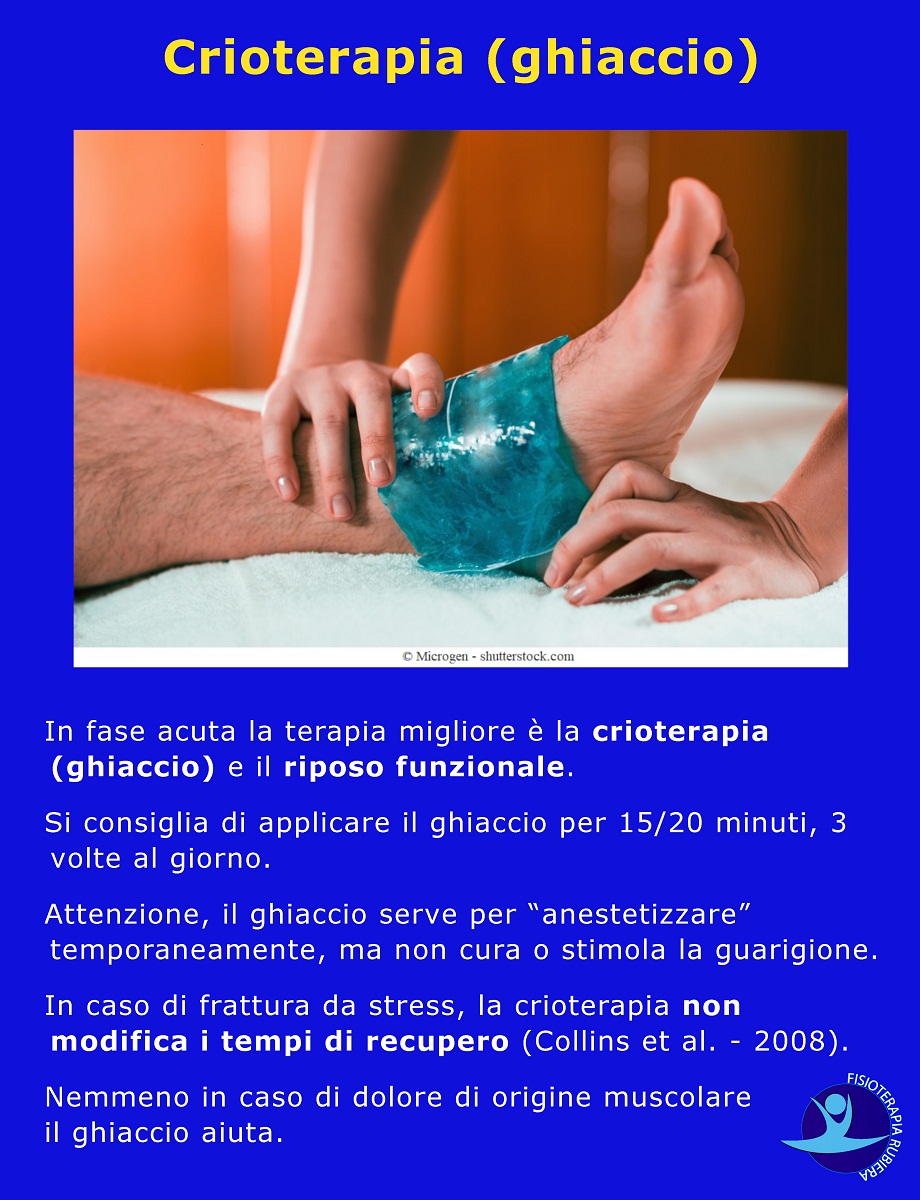
In fase acuta la terapia migliore è la crioterapia (ghiaccio) e il riposo funzionale, è fondamentale interrompere le attività sportive prima che la periostite diventi cronica.
Si consiglia di applicare il ghiaccio per 15/20 minuti, 3 volte al giorno.
Attenzione, il ghiaccio serve per “anestetizzare” temporaneamente, ma non cura o stimola la guarigione.
In caso di frattura da stress, la crioterapia non modifica i tempi di recupero (Collins et al. – 2008).
Nemmeno in caso di dolore di origine muscolare il ghiaccio aiuta.
Le seguenti terapie si possono provare in fase acuta, ma non sono state provate scientificamente:
- Ultrasuoni,
- Elettrostimolazione,
- Camminare con le stampelle.
Del resto, come sempre, le terapie sintomatiche danno effetti discutibili.
Invece, quello che bisogna capire è se ci sono delle tensioni:
- Nel tessuto connettivo,
- Nei muscoli.
Questa è la ragione più frequente di dolore perché in caso di aderenze o retrazioni di questi tessuti, le conseguenze sono:
- Un’alterazione della postura, per esempio un piede pronato,
- Una compressione di piccoli vasi sanguigni che riduce l’afflusso di sangue e può causare la formazione di contratture muscolari o una frattura da stress,
- La compressione di alcuni piccoli nervi che provoca dolore.
Trattamento dei trigger point muscolari
La prima cosa da fare è identificare i punti giusti, il dolore aiuta a selezionare il muscolo da trattare.
Dopo aver trovato il punto giusto, bisogna:
- Premere con decisione, ma non troppo forte.
- Si può sfregare leggermente verso l’alto e verso il basso.
- Dopo circa 60/90 secondi, il trigger point si è disattivato, altrimenti ci sono altre tensioni che lo mantengono attivo. In ogni caso bisogna interrompere la digito pressione e cambiare punto.
Trattamento del tessuto connettivo
Le tensioni del tessuto connettivo sono probabilmente l’origine del problema.
Si tratta di reti di tessuto parzialmente elastico che uniscono tutti gli organi, muscoli e ossa del corpo.
Questo tessuto può sviluppare aderenze e retrazioni che riducono l’afflusso di sangue al muscolo.
Il calo dell’afflusso sanguigno è la causa dell’attivazione del trigger point.
Quindi, oltre al trattamento del muscolo, consiglio di massaggiare e rilasciare la fascia di tessuto connettivo di tutta la gamba, dal piede al ginocchio.
Osteopatia e terapia manuale
Se il trattamento muscolare e del tessuto connettivo non fosse sufficiente, un osteopata o un terapista manuale può sciogliere le tensioni nel resto del corpo.
Infatti, un problema nella parte superiore del corpo si può trasmettere fino al piede dato che il corpo è fatto da catene muscolari ed ossee che collegano ogni sua parte.
Quindi, se l’origine del problema è il piede o la gamba, un trattamento locale è sufficiente.
Se invece la tensione è nella parte superiore del corpo, bisogna analizzare anche:
- Bacino,
- Torace,
- Cranio.
Dopo i primi 2/3 giorni, bisogna capire qual’é l’origine del problema per eliminare la causa e non solo i sintomi, altrimenti, alla ripresa degli allenamenti c’è il rischio di recidiva.
Bisogna quindi capire e correggere:
- Un piede cavo e pronato,
- Una marcata ipotrofia dei muscoli: soleo e tibiale posteriore,
Si consiglia di evitare l’allenamento su terreni duri e in pendenza.
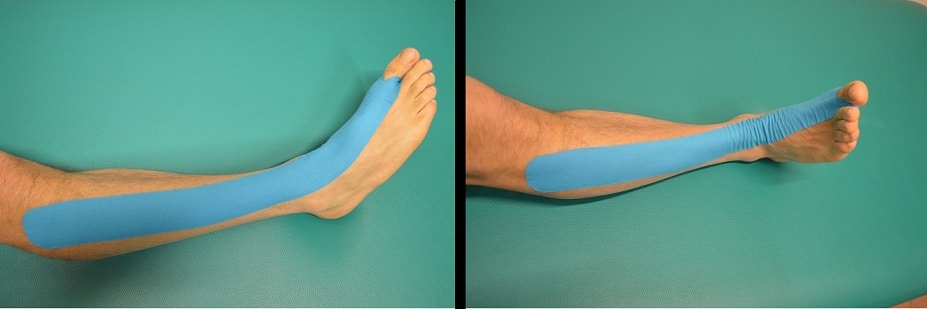
Kinesio Taping per la periostite tibiale, contrattura del tibiale anteriore, tendinite del tibiale anteriore.
Caratteristiche:
- Azione: drenante-decontratturante.
- Forma: Una striscia ad ”I”.
- Lunghezza: dall’alluce fino alla testa del perone.
Come si applica?
- Posizionare il piede in flessione plantare e ancorare la base del nastro all’alluce tramite un buco circolare.
- Applicare il nastro senza tensione seguendo il decorso del tibiale anteriore, fino alla testa del perone.
Che sport si può fare finché si sente dolore?
Per dare al corpo il tempo di guarire senza sovraccaricare la tibia si può praticare:
-
Corsa in piscina,
-
Nuoto,
-
Cyclette,
-
Ellittica.
Allungamento e rinforzo muscolare
Lo stretching della zona dolente è controindicato perché può solo peggiorare la situazione:
-
Riducendo ancora il flusso sanguigno,
-
Aumentando il sovraccarico della tibia.
L’allungamento del polpaccio può essere utile se eseguito mediante contrazioni eccentriche.
Come si fa?
-
Salire su un gradino,
-
Appoggiare solo le punte dei piedi sul gradino, i talloni rimangono sospesi.
-
Sollevare i talloni più possibile,
-
Sollevare il piede della gamba sana (quindi rimani appoggiato solo sulla gamba dolente),
-
Scendere con il tallone più possibile, molto lentamente.
-
Ripetere 5/10 volte
Calzature
Una scarpa non adatta o troppo usurata è un fattore di rischio per lo sviluppo della periostite.
Si consiglia di cambiarla ogni 700 km di corsa circa.ù
Esercizi propriocettivi o di equilibrio
Questo tipo di esercizi è fondamentale per migliorare il controllo neuromuscolare, cioè la coordinazione.
Si può fare su:
- Una tavoletta propriocettiva,
- Un cuscinetto.
Questa terapia:
- Migliora l’efficacia dei muscoli che stabilizzano la caviglia,
- Aiuta il piede a reagire meglio durante la corsa sui terreni irregolari.
Fisioterapia strumentale
Per agire sull’infiammazione ci sono delle terapie fisiche che hanno effetto antinfiammatorio, le più indicate sono:
- Gli ultrasuoni
- La Laserterapia
Sono ottimi rimedi perché penetrano nei tessuti connettivi come il periostio.
Tuttavia, si tratta di terapie sintomatiche, quindi non tolgono l’origine del problema.
Le onde d’urto sono indicate per questo disturbo, ma la zona è molto dolorosa, quindi la terapia può fare molto male.
Questa terapia ha il vantaggio di stimolare la formazione di nuovi vasi sanguigni.
Quindi porta molto più sangue ai tessuti.
La conseguenza è un miglior funzionamento della cellula e questo favorisce la guarigione.
Diciamo che non risolve il problema, ma lo aggira.
Quindi può avere un risultato a lungo termine.
Corsa naturale con scarpe minimaliste o scalzi
Oggi va molto di moda questo tipo di corsa perché permette di ridurre le forze di “collisione” del terreno contro il tallone.
Cosa sono le scarpe minimaliste?
Per convenzione, si considera minimalista una scarpa con:
- Suola flessibile,
- Peso minore di 200 g,
- Altezza massima della suola di 2 cm,
- Differenza di altezza tra la parte anteriore e posteriore minore di 7 mm.
Tuttavia, non bisogna trascurare che questo effetto va a discapito:
- Del polpaccio,
- Del tendine d’Achille (Jandacka et al. – 2017).
Molti adulti con oltre 40 anni si sono rivolti a me per un dolore al polpaccio dopo aver cambiato stile di corsa.
Infatti, passando dalle scarpe classiche a quelle minimaliste dopo tanti anni di corsa, il polpaccio ha avuto uno stiramento.
Inoltre, uno studio di Christensen et al. (2014) parla di un caso di un 50enne che ha iniziato a correre con lo stile minimalista e ha avuto una frattura da stress del 5° metatarso.
Quindi, se può essere accettabile in un adolescente, lo sconsiglio agli adulti e anziani, a meno che non facciano un passaggio molto graduale.
In conclusione, uno studio scientifico di Murphy et al. (2013) afferma che questo stile di corsa non previene gli infortuni nei corridori.
Quali sono i tempi di recupero? La prognosi
I tempi di guarigione sono variabili, ma se presa in fase iniziale si può risolvere in circa un mese se il paziente riposa ed effettua le terapie adatte.
La prevenzione delle recidive è fondamentale, bisogna:
- Cambiare le scarpe,
- Cambiare il terreno per l’allenamento,
- Eventualmente inserire un plantare nelle scarpe.
Leggi anche:
Bibliografia:
- Beck BR Tibial stress injuries. An aetiological review for the purposes of guiding management. Med. 1998 Oct; 26(4):265-79.
- Detmer DE. Chronic shin splints. Classification and management of medial tibial stress syndrome. Sports Med. 1986 Nov-Dec;3(6):436-46.
- Reed Ferber, PhD,†* Alan Hreljac, PhD,‡ and Karen D Kendall, Mkin† Suspected Mechanisms in the Cause of Overuse Running Injuries A Clinical Review Sports Health. 2009 May; 1(3): 242–246.
- Yates B, White S. The incidence and risk factors in the development of medial tibial stress syndrome among naval recruits. Am J Sports Med. 2004 Apr-May;32(3):772–780.
- Gaeta M, Minutoli F, Vinci S, et al. High-resolution CT grading of tibial stress reactions in distance runners. American Journal of Roentgenology. 2006 Sep;187(3):789–793.
- Yates B, White S. The incidence and risk factors in the development of medial tibial stress syndrome among naval recruits. Am J Sports Med. 2004 Apr-May;32(3):772–780.
- Wilder RP1, Sethi S. Overuse injuries: tendinopathies, stress fractures, compartment syndrome, and shin splints. Clin Sports Med. 2004 Jan;23(1):55-81, vi.
- Dugan SA, Weber KM Stress fractures and rehabilitation. Phys Med Rehabil Clin N Am. 2007 Aug; 18(3):401-16, viii.
- R. Michael Galbraith and Mark E. Lavallee Medial tibial stress syndrome: conservative treatment optionsCurr Rev Musculoskelet Med. 2009 Sep; 2(3): 127–133.
- Heinrichs KI, Lachowicz WM, Detmer DE. Concurrent Periostalgia and Chronic Proximal Deep Posterior Compartment Syndrome in a Collegiate Track and Field Athlete: A Case Report. J Athl Train. 2000 Oct;35(4):450–452. “
- Mellion M, Walsh W, Madden C, Putukian M, Shelton G. The team physician’s handbook. 3rd ed. Philadelphia, PA: Hanley & Belfus; 2002. p. 517, 583
- Newman P, Adams R, Waddington G. Due semplici test clinici per prevedere l’insorgenza della sindrome da stress tibiale mediale: test di palpazione dello stinco e test di edema dello stinco. Br J Sports Med. Set 2012; 46 (12): 861–4.
- Fredericson M1, Bergman AG, Hoffman KL, Dillingham MS. Tibial stress reaction in runners. Correlation of clinical symptoms and scintigraphy with a new magnetic resonance imaging grading system. Am J Sports Med. 1995 Jul-Aug;23(4):472-81.
- Collins NC. Is ice right? Does cryotherapy improve outcome for acute soft tissue injury? Emerg Med J. 2008 Feb;25(2):65–8.
-
Randy R. Richter, PhD, PT, Tricia M. Austin, PhD, PT, ATC, and Mark F. Reinking, PhD, PT, ATC, SCS Foot Orthoses in Lower Limb Overuse Conditions: A Systematic Review and Meta-Analysis—Critical Appraisal and Commentary J Athl Train. 2011 Jan-Feb; 46(1): 103–106.
- Jandacka D1, Zahradnik D1, Farana R1, Uchytil J1, Hamill J1,2. Footfall patterns of a runner with an Achilles tendon rupture. J Sport Health Sci. 2017 Dec;6(4):498-502. doi: 10.1016/j.jshs.2016.05.004. Epub 2016 May 17.
- Christensen M1. [Stress fracture after changing to barefoot running]. Ugeskr Laeger. 2014 Dec 15;176(25A). pii: V11120662.
- Murphy K1, Curry EJ, Matzkin EG. Barefoot running: does it prevent injuries? Sports Med. 2013 Nov;43(11):1131-8. doi: 10.1007/s40279-013-0093-2.
- Miyamoto RG, Dhotar HS, Rose DJ, Egol K. Surgical treatment of refractory tibial stress fractures in elite dancers: a case series. Am J Sports Med. 2009 Jun;37(6):1150–4.
- R. Michael Galbraith and Mark E. Lavallee Medial tibial stress syndrome: conservative treatment options Curr Rev Musculoskelet Med. 2009 Sep; 2(3): 127–133.

 Mi chiamo Massimo Defilippo, sono un Fisioterapista di Rubiera che effettua fisioterapia ed osteopatia dal 2008.
Mi chiamo Massimo Defilippo, sono un Fisioterapista di Rubiera che effettua fisioterapia ed osteopatia dal 2008.