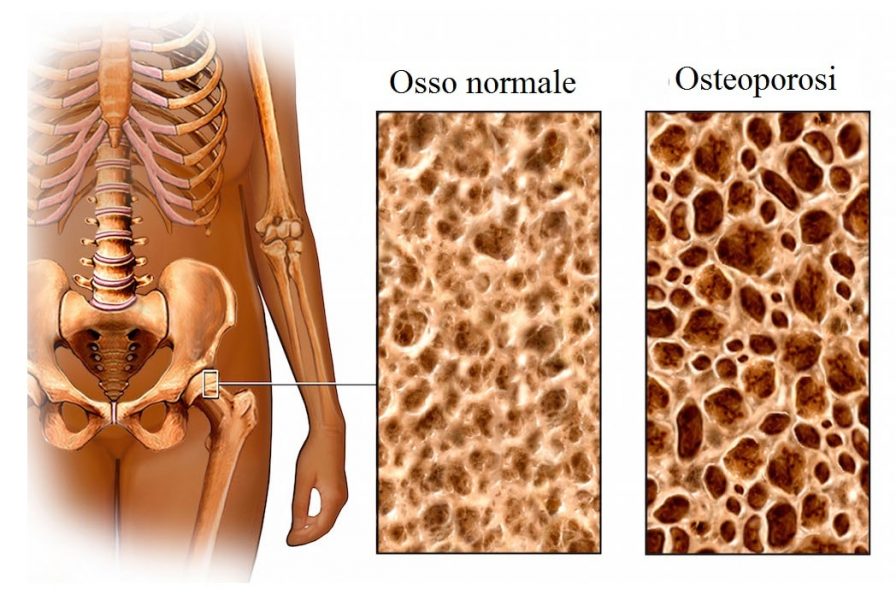
L’osteoporosi è una patologia che consiste nella diminuzione della densità di proteine e minerali nell’osso (BMD, Bone Mineral Density), in particolare del calcio.

Controllo posturale del livello delle scapole
© Massimo Defilippo
Questa malattia è caratterizzata da un alterazione della struttura interna: le trabecole ossee diventano più sottili e alcune vengono assorbite completamente.
Se l’osteoporosi è severa, il tessuto osseo diventa più fragile e aumenta la predisposizione alle fratture che possono essere provocate da lievi traumi.
È una patologia cronica e degenerativa che tende a peggiorare con il tempo, ma può essere rallentata e controllata con le adeguate terapie.
L’osteoporosi rappresenta un problema importante oggi e si aggraverà con il passare del tempo a causa dell’aumento della speranza di vita media.
Il costo sociale ed economico dell’osteoporosi è molto alto perché in questi soggetti, la frequenza di fratture è molto alta, la gestione di un anziano fratturato prevede tante cure e molte ore di assistenza.
Le ossa che si fratturano più facilmente a causa dell’osteoporosi sono il polso, l’anca e le vertebre perché sono ossa di tipo spugnoso, mentre quelle di tipo compatto sono meno soggette a lesioni.
L’osteopenia è la prima fase dell’osteoporosi in cui la perdita di tono calcico nella massa ossea è minima, quindi il rischio di frattura è quasi come nelle persone che hanno una buona massa ossea.
Classificazione dell’osteoporosi
Osteoporosi primaria o ad alto turnover
L’osteoporosi primaria (o primitiva) è un disturbo senile che di solito si verifica post-menopausa.
L’osteoporosi primitiva di tipo I si verifica dopo la menopausa ed è caratterizzata da un’eccessiva perdita di osso trabecolare (l’area al centro dell’osso).
L’osteoporosi primaria de tipo II si verifica maggiormente in pazienti con età superiore ai 75 anni e colpisce anche la componente corticale dell’osso (strato esterno e compatto), in questo caso è più probabile una frattura del femore e del polso.
La diminuzione dei di livelli di ormoni femminili (estrogeni) nelle donne e del testosterone negli uomini sono.
Osteoporosi secondaria o a basso turnover
Tra gli uomini con osteoporosi, circa il 64% ha l’osteoporosi secondaria,
Tra le donne in pre-menopausa l’incidenza è circa del 50% e dopo la menopausa è tra il 20 e il 30%.
L’osteoporosi secondaria è da malattie o da farmaci.
L’assunzione prolungata di cortisonici è la causa più frequente di osteoporosi secondaria nell’uomo e nella donna.
Questo farmaco si prende per curare tante malattie croniche, per esempio: artrite reumatoide, insufficienza renale, lupus eritematoso sistemico, asma e malattie polmonari croniche come una grave broncopneumopatia cronica ostruttiva (BPCO).
© alamy.com
Osteoporosi giovanile idiopatica
L’oteoporosi giovanile idiopatica è rara. Essa si verifica in età infantile o nell’adolescenza fra gli 8 e i 14 anni o durante i periodi di crescita rapida.
Non c’è una causa nota per questo tipo di osteoporosi in cui c’è una ridotta formazione ossea o una perdita ossea eccessiva.
Quali sono le cause dell’osteoporosi?
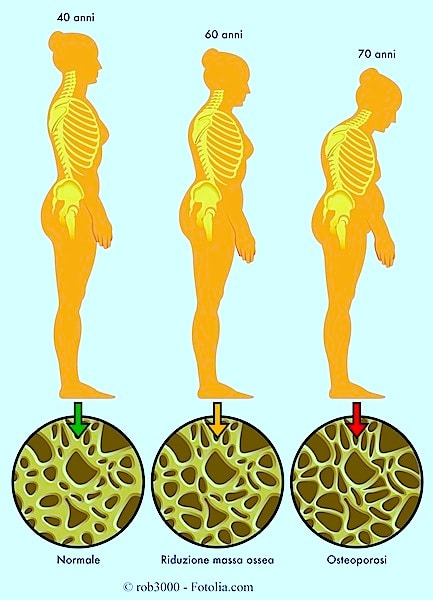
La causa principale dell’osteoporosi è l’età, in particolare per le donne perché nell’età post-menopausa, il calo degli estrogeni prodotti provoca un maggior assorbimento di osso rispetto alla neo-formazione.
Se si raggiunge la menopausa precocemente, ovvero prima dei 45 anni, l’osteoporosi sarà più grave, capita spesso a seguito di un intervento chirurgico di ovariectomia.
Negli anziani la formazione di nuovo tessuto osseo rallenta, anche per gli uomini, l’esordio della malattia si presume intorno ai 50 anni per le femmine e ai 65/70 per i maschi.
L’alimentazione in età adolescenziale e giovanile è di fondamentale importanza, infatti se si raggiunge un buon picco di massa ossea da giovani, si soffrirà meno e più tardi a causa dell’osteoporosi.
Le ragazze che hanno seguito una dieta severa per essere magre e quindi hanno nutrito poco l’osso rischiano molto di più rispetto alle altre.
Gli altri fattori che predispongono all’insorgenza dell’osteoporosi sono:
- Un lungo periodo di immobilizzazione a letto non stimola l’attività degli osteoblasti, quindi la distruzione di tessuto osseo prevale sulla sua costruzione
- Deficit ormonali, in particolare gli estrogeni per le femmine, il testosterone e la somatotropina per i maschi
- Il genere, infatti l’osteoporosi maschile è rara
- Una dieta povera di vitamina C e D
- Celiachia (provoca un ridotto assorbimento del calcio e della vitamina D, inoltre è caratterizzata dalla presenza di autoanticorpi contro la proteina osteoprotegerina che serve per mantenere le ossa forti)
- Morbo di Crohn e colite ulcerosa (causano un malassorbimento intestinale)
- Uno stile di vita sedentario e la totale mancanza di attività sportiva
- L’età
- La menopausa precoce o come conseguenza di un intervento chirurgico
Sintomi dell’osteoporosi e cura
© fotolia.com
Quali sono le sostanze e le medicine che influiscono sull’osteoporosi?
Tra le sostanze ingerite che favoriscono la comparsa dell’osteoporosi ci sono:
- Abuso di sostanze nocive come il fumo di sigaretta e l’alcool;
- Il cortisone;
- Farmaci anticonvulsivanti;
- L’assunzione prolungata di medicine come l’eparina, l’etanolo, il metotrexate ecc
Quali sono i sintomi dell’osteoporosi?
L’osteoporosi in sé è asintomatica e silente, ma può causare una frattura ossea o un crollo vertebrale.
Negli stadi avanzati si possono notare delle modificazioni anatomiche nella colonna vertebrale come la perdita di statura e la comparsa dell’ipercifosi o gobba toracica perché le vertebre cambiano forma (diventano simili a un cuneo) o collassano.
Entra nel gruppo facebook: Mal di Schiena Addio
Diagnosi ed esami strumentali più adatti per l’osteoporosi delle ossa
La radiografia non è l’esame più accurato per conoscere la densità ossea perché solo dopo una perdita di minerali superiore al 30% del normale risulta positivo.
L’esame che permette di verificare la densitometria ossea dello scheletro e soprattutto delle parti più colpite (femore, polso, vertebre) è la MOC: Mineralometria Ossea Computerizzata.
Il medico prescrive la M.O.C. ai soggetti che presentano fattori di rischio in base alla storia clinica, per esempio:
- Una frattura spontanea o fratture multiple
- Deficit di estrogeni post-menopausa
- Alterazioni ormonali come ipertiroidismo
- Assunzione di farmaci che agiscono negativamente sul metabolismo osseo
Questo esame si esegue con degli apparecchi medicali che misurano il contenuto e la densità di minerale nell’osso esaminato.
L’apparecchio utilizzato è simile a quello di una Radiografia Rx, ma l’emissione di radiazioni è bassissima, non è invasiva né dolorosa.
La durata dell’esame è di circa 10 minuti.
Il paziente pone la parte da esaminare nel densitometro e la macchina provvede a fare la misurazione.
Gli strumenti utilizzati si basano su due tecnologie: la S.P.A. che è l’acronimo di singolo raggio fotonico e la DEXA che è simile ad una radiografia.
Oltre alla MOC, sono utili gli esami di laboratorio per sapere se c’è la predisposizione all’osteoporosi e per verificare se il corpo risponde all’assunzione dei farmaci.
Gli esami del sangue e delle urine servono principalmente per verificare il livello di calcemia, fosforemia, fosfatasi alcalina e paratormone (PTH).
Come si interpretano gli esiti della MOC? Quando preoccuparsi?
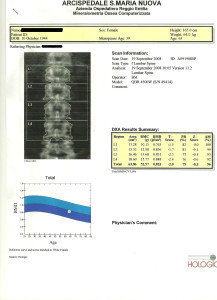
La MOC restituisce un punteggio o “T score” in base alla densità ossea che viene interpretato in questo modo:
- Se i valori del T score sono compresi tra +1 e -1 l’osso è normale;
- Un T score tra -1 e -2,5 corrisponde ad una densità ossea minore del normale, ma non ad un osteoporosi grave, in questo caso si tratta di Osteopenia;
- Il T score inferiore a -2,5 siamo in presenza di osteoporosi, in questa categoria sono comprese quelle persone che subiscono fratture per traumi lievi.
Qual è la cura più adatta per l’osteoporosi?
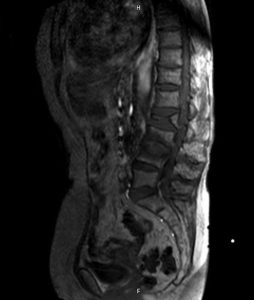
Crollo vertebrale da L2 A L4.
© Massimo Defilippo
L’osteoporosi è un problema che va affrontato da diversi professionisti perché le cause che lo possono provocare sono svariate.
Il medico deve studiare la storia clinica del paziente, verificare se ci sono fattori di rischio e controllare il livello ormonale per stabilire se è opportuno iniziare una terapia ormonale sostitutiva post-menopausa.
Se il soggetto esaminato ha già subito fratture singole, spontanee o multiple bisogna considerare l’osteoporosi come un disturbo grave.
Una frattura vertebrale nella zona lombare può causare dolore costante, limitazione nei movimenti e la respirazione può diventare più difficile.
Il medico può prescrivere farmaci che inibiscono gli osteoclasti (cellule responsabili della demolizione dell’osso) come i fitoestrogeni oppure la Vitamina D che serve per far assorbire il calcio nell’intestino, se lo ritiene opportuno può consigliare degli integratori di magnesio.
Tra gli integratori di Vitamina D, in farmacia si trova il D-base.
Oggi si usano anche dei farmaci denominati bifosfonati che interagiscono con l’idrossiapatite e rallentano o inibiscono l’azione degli osteoclasti.
Rimedi naturali e alimentazione per l’osteoporosi
I rimedi naturali contro l’osteoporosi sono: l’attività fisica, una dieta sana e l’esposizione al sole
L’attività fisica è utile per curare o prevenire l’osteoporosi?
L’attività fisica è una delle cure naturali più efficaci per controllare e prevenire l’osteoporosi diffusa per diversi motivi:
- Migliora l’equilibrio e la coordinazione e quindi diminuisce il rischio di cadute
- Stimola il rinforzo e il deposito di calcio nelle ossa, quindi aumenta la resistenza in caso di trauma
- Migliora la condizione fisica generale e la condizione cardiovascolare
Le attività più indicate sono: camminare, ballare, la ginnastica dolce e gli esercizi per la colonna vertebrale.
In base al grado di osteoporosi si opta per un attività rispetto ad un altra, la corsa lenta può essere utile nel primo stadio e nel caso di osteopenia, ma se l’osteoporosi è grave è consigliabile evitarla perché si rischia la frattura del femore.
Tra gli sport consigliati, il nuoto e la ginnastica in acqua sono attività che si svolgono in assenza di carico, quindi non favorisce né l’equilibrio né il rinforzo osseo.
Nel ciclismo il carico è ridotto, quindi è uno sport che aiuta in caso di disturbi al ginocchio e all’anca, ma è poco efficace per l’osteoporosi.
È consigliata un attività da svolgere in piedi per dare uno stimolo meccanico all’osso, che reagisce con l’osteogenesi.
L’esercizio fisico dev’essere regolare per ottenere buoni risultati e per prevenire le fratture, sono necessarie 3 sedute a settimana di almeno 30 minuti.
È meglio evitare il busto per la schiena dato che riduce il peso sulla colonna vertebrale e quindi favorisce la perdita di densità ossea.
Che importanza ha l’alimentazione nella cura e nella prevenzione dell’osteoporosi?
L’alimentazione è fondamentale per curare e prevenire l’osteoporosi.
Una dieta ricca di Vitamina D è uno degli strumenti migliori per combattere questa patologia.
La vitamina D è idrosolubile e si trova soprattutto nel pesce, in particolare nell’olio di fegato, si incontra anche nella carne, nel burro, nei formaggi grassi e nel tuorlo d’uovo.
Non è necessario assumere questa sostanza tramite l’alimentazione perché il corpo riesce a sintetizzarla a livello della cute. I raggi ultravioletti del sole permettono la formazione di vitamina D partendo dal precursore colesterolo.
Linee guida per la prevenzione dell’osteoporosi
Secondo le linee guida del ministero della salute, le azioni utili per la prevenzione di questo disturbo sono:
- Dieta equilibrata
- Quantità di Vit.D dovrebbe essere 400-600 IU/al giorno nell’adulto
- Attività fisica regolare contro gravità (passeggiate, sollevamento di pesi leggeri, salire le scale) adeguata all’età pediatrica o all’età senile
- Evitare il fumo e l’alcol
- Trattare le malattie che provocano l’osteoporosi secondaria
- Prevenzione delle cadute negli anziani con l’uso del bastone, scarpe con le suole non scivolose, illuminazione adeguata in casa, evitare i tappeti, montare delle maniglie o altri punti d’appoggio sulle scale e nelle zone a rischio della casa
Leggi anche:



 Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.
Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.