Il midollo spinale è contenuto nel canale vertebrale, un canale di passaggio formato dall’unione di tanti fori vertebrali uno sotto l’altro, in prossimità delle vertebre. Il midollo spinale isolato pesa circa 30 grammi, l’encefalo circa 1500 grammi mentre il cervelletto circa 150 grammi. Il midollo spinale ha una forma a cordone cilindrico, inizia da un punto che non è il grande foro occipitale, la struttura del cranio alla base della scatola cranica, molto importante perchè il sistema nervoso centrale deve uscire dalla scatola cranica, ma il punto di passaggio tra il midollo allungato ed il midollo spinale corrisponde all’incirca alla zona a metà tra l’emergenza del dodicesimo nervo cranico, l’ipoglosso, che stà nel midollo allungato, e l’emergenza del primo nervo spinale.
© alamy.com
Questo punto corrisponde alla metà del dente dell’epistrofeo, la seconda vertebra cervicale (la prima si chiama atlante): l’epistrofeo ha una particolarità, un processo osseo a forma di dente, da cui circa a metà nasce il midollo spinale. Durante le impiccagioni, i legamenti a livello del dente dell’epistrofeo con l’atlante si spezzavano ed il dente s’inclinava spostandosi indietro, dato che non era più collegato con l’atlante, andando a ledere i centri respiratori bulbari, che causavano la morte per soffocamento delle vittime. Il midollo spinale non finisce all’ultima vertebra della colonna vertebrale, termina a metà del corpo vertebrale di L2 (la seconda vertebra lombare), con un cono chiamato cono midollare, il cui apice corrisponde alla metà della seconda vertebra lombare. Dall’apice del cono midollare parte un phylum terminale formato da cellule di nevroglia, che nell’estremità più caudale è formato da tessuto connettivo, che s’inserisce sul coccige, la parte terminale della colonna vertebrale. Il midollo spinale è lungo 44 cm nell’uomo, nella donna 1-2 cm in meno, inoltre questo cordone non è della stessa ampiezza lungo tutta la sua lunghezza ma in alcuni punti è più voluminoso ed in altri meno, in particolare possiamo notare l’intumescenza cervicale e l’intumescenza lombare. Se noi dividiamo il nostro midollo spinale in tante fettine chiamate mielomeri, vediamo che i mielomeri cervicali sono diametricalmente più grandi rispetto a quelli presenti nel tratto toracico, poi tornano più grandi a livello lombare. In queste zone ho più neuroni perchè i neuroni che partono dal tratto cervicale vanno ad innervare gli arti superiori, mentre i neuroni del tratto lombare gli arti inferiori. Questi arti sono molto innervati ripsetto all’altra parte del corpo perchè ci consentono movimenti molto più fini, in particolare il rigonfiamento cervicale è un po’ più grosso (ma non di molto) del rigonfiamento a livello lombare, perchè con gli arti superiori possiamo operare movimenti più fini. Se osserviamo il perimetro dei tre tratti, vediamo che a livello cervicale si ha un perimetro di 38 mm, nel tratto toracico abbiamo un perimetro pari a 27 mm mentre nel tratto lombare il perimetro torna ad aumentare, fino a 33 mm.
Il midollo presenta anche delle CURVATURE, che osservate sul piano sagittale seguono le curvature della colonna vertebrale: in particolare parliamo di lordosi cervicale (convessità che guarda in avanti), cifosi toracica (concavità che guarda in avanti) e lordosi lombare (convessità che guarda in avanti), fino ad arrivare alla metà di L2, poi il cono midollare e il philum terminale proseguono diventando protagonisti della cifosi sacro-coccigea.
© alamy.com
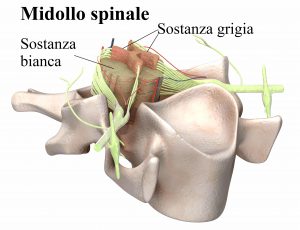
Sul piano trasversale vediamo che la sostanza bianca è esterna mentre la sostanza grigia è interna, ed assume una forma simmetrica a farfalla.
A livello di questa struttura è presente un solco mediano posteriore che si approfonda fino alla sostanza grigia, formato da uno strato di cellule ependimali che rappresentano una obliterazione del canale del primitivo tubo neurale, in avanti abbiamo invece una fessura mediana anteriore, più profonda, che si ferma prima della sostanza grigia, poi per quanto riguarda la sostanza bianca abbiamo due cordoni anteriori, con la fessura mediana anteriore che non li separa tutti, è presente un ponte di sostanza bianca detto commessura bianca, delimitati all’esterno dalle radicole anteriori, poi due cordoni laterali che stanno tra le radicole posteriori e le radicole anteriori mentre i due cordoni posteriori sono presenti tra il solco mediano posteriore e le radicole posteriori.
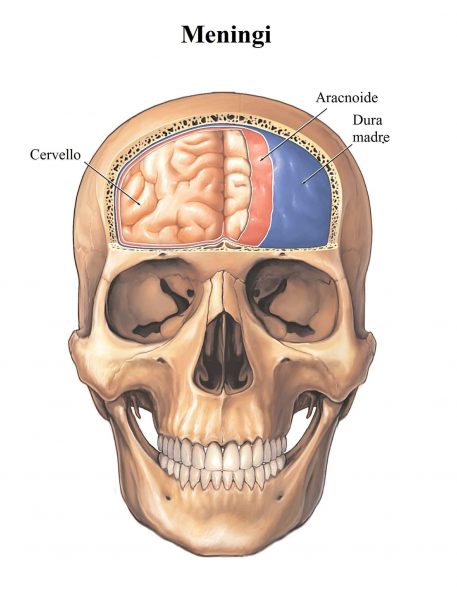
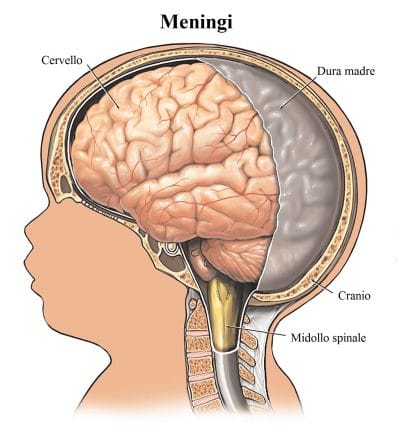
A volte si parla anche di cordone anterolaterale perchè le radicole anteriori non dividono bene questi due cordoni, che alcuni autori considerano uniti. È presente anche un solco intermedio posteriore che stà nel cordone posteriore, lo divide a metà ed è presente non a tutti i livelli ma solo tra C1 e T6 (va a dividere il fascio gracile ed il fascio cuneato), un altro solco detto intermedio laterale attraversa a metà il cordone laterale, ed è anche detto solco del nervo accessorio spinale, presente tra C1 e C5. A rivestire il tutto ci sono le tre meningi, che dall’interno verso l’esterno sono la pia madre, l’aracnoide e la dura madre.
© alamy.com
La zona radicolare posteriore è formata dai neuriti pseudounipolari che provengono dai gangli sensitivi che unendosi andranno a formare la radice sensitiva posteriore, mentre le radicole anteriori sono formate dai neuriti motori che partono dal corpo cellulare neuronale presente nella sostanza grigia, che assieme formeranno la radice motrice anteriore. L’unione delle due radici di destra e di sinistra forma il nervo spinale di destra e di sinistra, che per questo si dice presente in 31 paia. Le strutture nervali si originano tutte in prossimità del contorno interno del foro intervertebrale.
Al quarto mese di vita fetale il midollo spinale è lungo quanto la colonna vertebrale, si ha una stretta correlazione tra i mielomeri ed i metameri ossei (s’intende per metameri una serie di segmenti con caratteristiche comuni che si strutturano tra loro, come le vertebre della colonna vertebrale), i nervi escono infatti orizzontalmente dai fori intervertebrali dei metameri. Poi con il tempo la colonna vertebrale si accresce maggiormente rispetto al midollo spinale, fino ad arrivare alla situazione da adulto, in cui i mielomeri del midollo spinale non corrispondono più ai metameri ossei, dove c’è la prima vertrebra toracica non trovo più il primo mielomero toracico. Durante la vita fetale, quando si sviluppano le 31 paia di nervi, che originano sempre dal contorno interno del foro intervertebrale, abbiamo detto che escono in linea orizzontale rispetto ai corrispondenti metameri, quando però la colonna vertebrale si sviluppa in lunghezza i nervi sono già passati dal foro, mentre la colonna vertebrale si sposta in basso le fibre nervose si allungano, scendono per poter mantenere il foro intervertebrale che avevano occupato nella vita fetale, si forma così al di sotto di L2 una sorta di coda caudoequina, formata dalle varie fibre nervose che si sono dovute allungare maggiormente. Il primo nervo spinale esce tra l’atlante ed il foro occipitale, sopra alla prima vertebra cervicale, il secondo nervo esce dal foro invertebrale tra l’atlante e l’epistrofeo, il terzo nervo spinale esce dal foro intervertebrale compreso tra la seconda e la terza vertebra, e così via: i primi nervi si trovano alla stessa altezza dei loro corrispettivi metameri, poi però si devono allungare formando la coda caudoequina al di sotto di L2, dove non è più presente midollo spinale.
La puntura lombare viene fatta per fare delle rilevazioni sul liquido cefalorachidiano, in particolare viene fatta tra L4 e L5, perchè qui siamo sicuri di non trovare midollo spinale e di non lederlo, e la zona in cui è presente il liquido cefalorachidiano è chiamato spazio subaracnoidale, tra l’aracnoide e la pia madre.
L’osso sacro è formato da 5 vertebre fuse assieme che formano l’intera struttura sacrale: questa struttura presenta dei fori, i fori sacrali, presenti sia anteriormente che posteriormente sull’intera struttura ossea. A livello di questi fori non è il nervo spinale che fuoriesce, in quanto i nervi dopo un breve tratto in cui sono unite le fibre nervose sensitive e le fibre nervose motrici, si dividono in un ramo dorsale e in un ramo ventrale: a livello di questi fori escono proprio le radici dei nervi spinali, non l’intera struttura nervosa come accadeva nei precedenti fori intervertebrali, ma in particolare dai fori sacrali posteriori escono i rami dorsali dei nervi sacrali mentre anteriormente, dai fori sacrali anteriori escono i rami ventrali dei nervi sacrali.
Il midollo spinale viene in rapporto con il periostio del canale vertebrale, che in questo caso è chiamato ENDORACHIDE, dunque con elementi di natura osteofibrosa, poi sono presenti dei legamenti considerati sindesmosi che rivestono il canale vertebrale, mentre esternamente il midollo spinale è rivestito da meningi, che mediano i rapporti con i legamenti e gli elementi di natura osteofibrosa. La dura madre, la meninge più esterna, non è a contatto diretto con tessuto osteofibroso, ma è presente uno spazio molto sottile chiamato SPAZIO EPIDURALE (o peridurale) riempito da connettivo adiposo con diverse venule e fibre reticolari che si agganciano all’endorachide. È qui che si agisce in anestesia con la puntura epidurale, ad esempio nei parti per fare provare meno dolore alle donne in gravidanza.
Leggi anche:
- Innervazione del midollo spinale
- Midollo spinale
- Anatomia del Cervello e malattie

 Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.
Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.