Il prolasso uterino è la caduta o scivolamento dell’utero che si sposta dalla sua posizione normale alla zona vaginale.
Il prolasso uterino si verifica quando i muscoli del pavimento pelvico e i legamenti si stirano e si indeboliscono, così non riescono a dare un supporto adeguato all’utero.
Anatomia
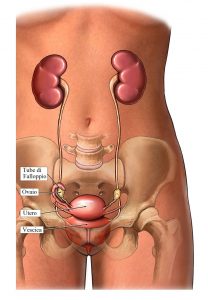
L’utero è un organo dell’apparato riproduttivo femminile che ha la forma di una pera rovesciata e si trova all’interno del bacino.
L’utero, la vescica e l’intestino sono supportati da uno strato di muscoli che si estende tra il coccige e l’osso pubico.
Questi muscoli sono conosciuti come pavimento pelvico o muscolo elevatore dell’ano.
I legamenti e il tessuto connettivo tengono l’utero ancorato al suo posto. Se questi tessuti si indeboliscono o si danneggiano, l’utero può scivolare verso il basso nella vagina.
La sensazione dell’utero che scende fuori dalla vagina è un’esperienza un po’ bizzarra, a dir poco.
Uno dei miei pazienti mi ha detto: “non hai idea di cosa vuol dire avere qualcosa appeso giù tra le gambe tutto il tempo!
Classificazione del prolasso dell’utero
La debolezza muscolare o rilassamento può consentire all’utero di scendere o uscire completamente dal corpo in misura variabile.
Il prolasso dell’utero può essere diviso nelle seguenti fasi:
- Primo grado: la cervice si affloscia nella vagina.
- Secondo grado: la cervice scende fino all’apertura della vagina.
- Terzo grado: la cervice esce fuori dalla vagina.
- Quarto grado: tutto l’utero è fuori dalla vagina. Questa condizione viene anche chiamata procidenza. Questo è causato dalla debolezza di tutti i muscoli di sostegno.
Disturbi associati al prolasso dell’utero
Di solito si verificano altri disturbi insieme al prolasso dell’utero. Questi indeboliscono i muscoli che tengono l’utero nella sua posizione:
Cistocele: Un’ernia (o sporgenza) della vescica nella parete vaginale anteriore-superiore può portare all’aumento della frequenza urinaria, urgenza, ritenzione e incontinenza.
Enterocele: Consiste nell’ernia della parete vaginale posteriore-superiore dove una porzione di intestino tenue si gonfia nella vagina. In piedi porta ad una sensazione di trazione e mal di schiena, mentre si sente sollievo da sdraiati.
Rettocele: Erniazione del retto nella parete vaginale posteriore-inferiore. Questo rende difficile la defecazione al punto che la donna potrebbe dover spingere all’interno della vagina per svuotare l’intestino.
Cause del prolasso uterino
I muscoli, i legamenti e altre strutture sostengono l’utero nella pelvi.
Se questi muscoli sono deboli, l’utero scende nel canale vaginale.
Questo fenomeno si chiama prolasso uterino.
Il prolasso dell’utero è più frequente nelle donne che hanno avuto almeno un parto naturale.
Altre cose che possono causare un prolasso uterino sono:
- Il normale invecchiamento,
- La mancanza di estrogeni dopo la menopausa,
- Tutto ciò che mette pressione sui muscoli pelvici, tra cui l’obesità e la tosse cronica,
- Tumore pelvico,
- Costipazione a lungo termine e lo sforzo che si fa per defecare possono peggiorare questo disturbo.
Fattori di rischio per il prolasso dell’utero
Alcuni fattori possono aumentare il rischio di prolasso uterino:
- Una o più gravidanze, dopo il parto è più facile,
- Partorire un bambino di grandi dimensioni,
- Aumento dell’età, una donna anziana rischia molto di più,
- Sollevare frequentemente carichi pesanti,
- Tosse cronica,
- Una precedente chirurgia pelvica,
- Sforzi frequenti durante la defecazione,
- Predisposizione genetica alla debolezza del tessuto connettivo,
- Alcuni problemi di salute come l’obesità, la costipazione cronica e la malattia polmonare cronica ostruttiva (BPCO), possono mettere tensione sui muscoli e sul tessuto connettivo nella pelvi e possono avere un ruolo nello sviluppo del prolasso uterino.
© alamy.com
Quali sono i sintomi del prolasso uterino?
Le donne con lievi casi di prolasso uterino possono non avere nessun sintomo evidente. Tuttavia, se l’utero continua a scivolare fuori dalla sua posizione, può mettere pressione sugli altri organi pelvici, come la vescica o l’intestino, causando una varietà di sintomi, tra cui:
- Una sensazione di pesantezza o di pressione al bacino
- Dolore nel bacino, mal di pancia,
- Dolore durante i rapporti sessuali,
- Si sente una protrusione di tessuto dall’apertura della vagina,
- Infezioni ricorrenti della vescica,
- Perdite insolite o eccessive dalla vagina,
- Difficoltà nella minzione, compresa la perdita involontaria di urina (incontinenza), aumento della frequenza e urgenza urinaria,
I sintomi possono peggiorare con la posizione prolungata in piedi o camminando.
Questo è dovuto alla maggior pressione che si esercita sui muscoli pelvici dalla forza di gravità.
Quali sono le complicanze e le conseguenze del prolasso uterino?
Se il prolasso uterino non si cura può interferire con l’intestino, la vescica e l’attività sessuale.
Diagnosi del prolasso dell’utero
Per la diagnosi prolasso pelvico serveun esame pelvico, di solito eseguito da un ginecologo.
Il medico deve indagare sulla storia clinica ed eseguire un esame pelvico completo per controllare i segni di prolasso uterino. L’esame si può eseguire da sdraiato e in piedi.
Gli esami diagnostici per immagini come l’ecografia o la risonanza magnetica (RMN) si possono eseguire per valutare il prolasso dell’utero.
Quali sono le opzioni di trattamento per prolasso genito-urinario?
Attesa controllata
Se ci sono pochi sintomi, dopo la visita con il medico si può scegliere di aspettare e vedere come si sviluppano i sintomi. Tuttavia, di solito il medico suggerisce di stare attenti e di fare i controlli previsti.
Un pessario vaginale
Un pessario vaginale può essere un buon modo per gestire il prolasso uterino. Questo oggetto può essere utilizzato da donne che non desiderano sottoporti all’intervento chirurgico, dalle donne che sono ancora in età fertile, da chi è in attesa di un intervento chirurgico o da quelle che hanno altre malattie e un operazione sarebbe troppo rischiosa.
Il pessario solitamente ha una forma di anello e solitamente è fatto di plastica o silicone.
L’anello si inserisce nella vagina.
Se si lascia in sede aiuta a sollevare le pareti della vagina e qualsiasi prolasso dell’utero. Il pessario vaginale si inserisce facilmente e molti medici di base sono in grado di inserirlo. Dovrebbe essere cambiato ogni 6-12 mesi.
Se si sente dolore o se l’urina fatica a passare dopo aver messo un pessario vaginale, si dovrebbe parlare per il medico appena possibile.
Potrebbe essere necessario cambiare il pessario con uno di dimensione diversa.
I pessari vaginali di solito non causano problemi ma, molto raramente, possono influenzare la pelle all’interno della vagina che può diventare ulcerata.
Alcune donne riferiscono qualche disagio durante i rapporti sessuali.
Creme agli estrogeni
In caso di lieve prolasso, il medico può suggerire di applicare una crema agli estrogeni nella vagina per 4-6 settimane.
Questo può aiutare a ridurre il disagio che causa il prolasso.
Tuttavia, a volte i sintomi possono tornare quando si interrompe l’applicazione della crema.
Esercizi del pavimento pelvico
Tutte le donne con prolasso uterino dovrebbero fare esercizi di kegel del pavimento pelvico anche se non hanno sintomi.
La ginnastica pelvica può bloccare la progressione del prolasso quando è ancora lieve, è il miglior metodo di prevenzione del prolasso.
Gli esercizi possono anche alleviare i sintomi come il mal di schiena e i disturbi addominali.
Tuttavia, esercizi del pavimento pelvico non riescono a migliorare ogni prolasso già presente.
Operazione chirurgica per il prolasso dell’utero
Prolasso dell’utero
© fotolia.com
Lo scopo dell’intervento è quello di effettuare una cura permanente per il prolasso dell’utero.
Ci sono diverse operazioni che possono essere eseguite, a seconda del tipo di prolasso.
La chirurgia mininvasiva o in laparoscopia è possibile per alcuni tipi di procedure. Il chirurgo sà consigliare quale operazione è più indicata.
Quando operare in caso di prolasso dell’utero?
© alamy.com
La scelta di effettuare l’operazione è presa dalla paziente dopo aver consultato il chirurgo in base ai sintomi e al disagio quotidiano che causa il prolasso uterino.
I tipi di interventi sono i seguenti:
Operazione di riparazione vaginale. Questa si esegue per rinforzare le pareti della vagina e fissarle, di solito facendo una piega nella parete della vagina e con i punti di sutura si tengono le pareti in posizione.
L’operazione di solito si fa attraverso la vagina e quindi non c’è bisogno di un incisione addominale.
In alcuni casi, una rete o un nastro speciale si possono cucire nelle pareti vaginali.
Nota: ci sono diversi tipi di operazioni di riparazione vaginale.
C’è qualche dubbio sui risultati a lungo termine riguardo l’utilizzo della rete per alcune di queste operazioni e ci può essere un rischio di complicanze, come l’erosione della rete attraverso la parete della vagina.
Questo può significare che c’è bisogno di un ulteriore intervento chirurgico che può anche causare disagio e difficoltà sessuali.
Si dovrebbero discutere i pro e i contro di ogni operazione in dettaglio con il chirurgo prima di andare avanti.
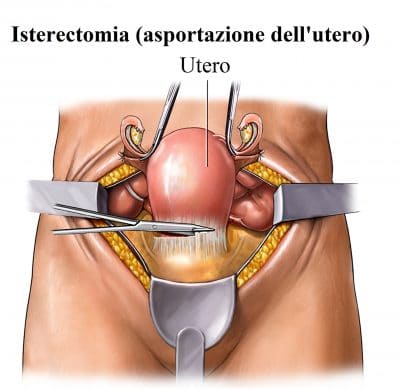
Intervento di isterectomia (asportazione dell’utero). Questo è un trattamento frequente in caso di prolasso uterino.
In realtà, il prolasso dell’utero è il motivo più frequente per le donne oltre i 50 anni di età.
A volte un intervento di isterectomia è suggerito insieme ad un’operazione di riparazione vaginale.
Operazione chirurgica per sollevare l’utero o la vagina. ci sono diversi tipi tra cui:
Isteropessi sacrale: si utilizza una rete speciale che agisce come una sorta di fascia per contribuire a sostenere l’utero e tenerlo in posizione. Un’estremità della rete è fissata al collo dell’utero e l’altra all’osso nella parte posteriore del bacino, chiamato sacro.
Quest’operazione avviene solitamente attraverso un incisione nell’addome.
Colpopessi sacrale.
Durante quest’operazione, la vagina è agganciata e fissata all’osso sacro.
Si utilizza una rete o un altro materiale per tenere la vagina nella sua posizione anatomica.
Un intervento di isterectomia può essere suggerito contemporaneamente.
Solitamente quest’operazione si effettua con un incisione addominale.
Isteropessi o Colpopessi Infracoccigea (novità).
Queste sono alcune delle nuove tecniche chirurgiche in cui la rete si inserisce attraverso la vagina piuttosto che con un taglio nell’addome. Questo potrebbe significare un recupero più rapido.
Fissazione sacrospinosa. Durante quest’operazione, la vagina è agganciata e cucita a un legamento all’interno del bacino, chiamato legamento sacrospinoso.
Solitamente si effettua attraverso la vagina e quindi non è necessario un taglio addominale.
Probabilmente bisogna rimanere in ospedale per un paio di giorni dopo l’operazione.
Il recupero completo può aver bisogno di sei-otto settimane. Durante questo periodo si dovrebbe evitare il sollevamento di carichi pesanti e i rapporti sessuali.
C’è una piccola possibilità che il prolasso ritorni dopo l’intervento chirurgico.
Ci sono complicazioni dell’intervento per prolasso dell’utero?
Le possibili complicazioni e conseguenze dell’intervento chirurgico per prolasso vaginale sono dolore, infezioni, perforazione del retto o della vescica, lesione degli ureteri, recidive dei sintomi come l’incontinenza urinaria o la difficoltà ad urinare, prolasso uterino e dolore durante i rapporti sessuali.
Ci sono rischi generali legati ad ogni operazione, compresi i rischi dell’anestesia, emorragia e l’eventuale necessità di una trasfusione di sangue, infezioni all’interno della pelvi o alla ferita e c’è il rischio di trombosi venosa profonda nelle gambe.
Convalescenza e tempi di recupero dopo l’intervento per prolasso dell’utero
La maggior parte delle donne rimangono in ospedale per tre-cinque giorni. Si può tornare a casa quando si sta bene e si riesce a urinare senza problemi.
È importante riposare dopo l’operazione per permettere all’area trattata di guarire.
Per le prime due settimane:
- limitare le attività quotidiane,
- riposare quanto più possibile,
- le perdite vaginali sono minime e di colore rosa chiaro per due settimane.
Per le prime due-quattro settimane:
- Mantenere le attività leggere e semplici, si può camminare.
- Evitare di sollevare pesi (niente più pesante di quattro chilogrammi), comprese le borse della spesa, i cesti della lavanderia e i bambini.
- Evitare di fare sport, il nuoto e gli esercizi di impatto come correre o saltare per quattro settimane.
- Si può avere una perdita vaginale improvvisa, moderata nei primi giorni di otto-dieci giorni, che poi dovrebbe smettere.
- Eventuali punti di sutura che sono rimasti alla dimissione si dissolvono in circa dieci giorni (al massimo tre settimane). I punti di sutura non devono essere rimossi.
Per le prime sei settimane:
Astenersi dai rapporti sessuali.
Si può guidare l’auto dopo due settimane; tuttavia, bisogna parlare con l’assicuratore dell’auto.
Sollievo dal dolore
I medici di solito consigliano di prendere il paracetamolo (ad esempio l’Efferalgan) ogni quattro ore per due settimane (farmaci con codeina, come il codamol causano stitichezza).
Si dovrebbe dedicare abbastanza tempo ogni giorno al riposo.
Mantenere le buone abitudini alimentari
- Provare a bere ogni giorno circa 1,5 litri di liquido.
- Seguire una dieta sana.
- Il medico può prescrivere il Metamucil, il Citrucel o un prodotto simile (disponibile in farmacia) per risolvere la stitichezza.
Leggi anche:


 Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.
Mi chiamo Giovanni Defilippo, sono un ex Medico di Base di Rubiera con 40 anni di esperienza.